Introduzione
Il lupus è una malattia autoimmune permanente (cronica) che coinvolge il sistema di difesa dell'organismo (sistema immunitario), e può colpire diversi organi e tessuti.
Può provocare disturbi (sintomi) di entità variabile, da lievi a gravi, fino a complicazioni che possono mettere in pericolo la vita.
Il termine "lupus" è spesso utilizzato per descrivere la forma più grave della malattia chiamata lupus eritematoso sistemico (LES). Esistono anche altri tipi di lupus tra cui:
- lupus eritematoso discoide, una malattia che colpisce esclusivamente la pelle determinando la comparsa di una lesione arrossata, rilevata, localizzata spesso al volto, allo scollo o altrove, causata dall’esposizione ai raggi solari
- lupus eritematoso cutaneo subacuto, caratterizzato dalla presenza di piccole zone irritate e arrossate della pelle (lesioni eritematose) che si desquamano e sono localizzate prevalentemente sugli arti superiori e sul tronco
- lupus indotto da farmaci, forma causata dall'assunzione di uno specifico medicinale. I disturbi (sintomi) che provoca sono simili a quelli del lupus eritematoso sistemico (artrite, eritema, febbre, e dolore toracico) ma, di solito, si risolvono alla sospensione del farmaco che l’ha causato
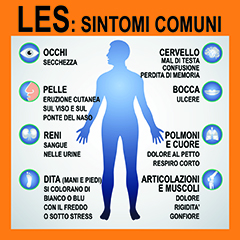
Il lupus eritematoso sistemico (LES) può determinare una vasta gamma di sintomi, secondo le zone dell’organismo interessate. I più comuni sono:
- eruzioni cutanee, in particolare sul viso (“eritema a farfalla”), polsi e mani
- affaticamento (stanchezza estrema)
- dolori e gonfiori articolari
L'andamento (prognosi) della malattia nel tempo non è prevedibile, possono alternarsi periodi in cui si manifestano disturbi (sintomi) che hanno un notevole impatto sulla qualità della vita ed altri in cui la malattia non dà segnali della sua presenza (periodi di remissione) (leggi la Bufala).
Come avviene in altre malattie autoimmuni più comuni, ad esempio l'artrite reumatoide, si pensa che ad essere responsabile dell'attivazione del LES sia una combinazione di fattori genetici e ambientali.
La malattia colpisce soprattutto il sesso femminile in età fertile, con un numero di nuovi casi (incidenza) nove volte superiore rispetto al sesso maschile.
Inoltre, tende a essere meno comune nelle persone di pelle bianca di origine europea e più comune nelle persone di origine africana, caraibica o asiatica.
Attualmente, non esiste una cura per il LES ma diversi farmaci possono aiutare ad alleviare molti dei disturbi (sintomi) e a ridurre le probabilità di danno agli organi. Tra questi:
- idrossiclorochina, medicinale storicamente utilizzato per il trattamento della malaria
- corticosteroidi, farmaci anti-infiammatori
- immunosoppressori, gruppo di medicinali che inibiscono la risposta immunitaria
Il supporto della famiglia, degli amici e dei professionisti aiuta molte persone con LES a gestire in modo efficace la loro malattia.
Sebbene la maggioranza degli individui colpiti abbia un'aspettativa di vita normale, o quasi normale, alcune persone con LES sono a rischio di complicazioni pericolose per la vita dovute ai danni provocati agli organi e ai tessuti interni.
Sia il LES che alcune delle cure possono aumentare il rischio di sviluppare infezioni potenzialmente gravi.
Se si hanno sintomi persistenti o fastidiosi che potrebbero essere ricollegati al LES è consigliabile consultare il medico di base che prescriverà una serie di esami del sangue per accertare (diagnosticare) la presenza, o meno, della malattia.
Sintomi
I disturbi (sintomi) causati dal lupus eritematoso sistemico (LES) possono variare notevolmente da persona a persona. I principali sono:
- stanchezza estrema
- dolori e gonfiore articolari
- eruzioni cutanee, in particolare su viso, polsi e mani
Stanchezza
La stanchezza (astenia) è uno dei sintomi più comuni del LES. Può essere presente anche dopo un buon sonno e rendere difficile lo svolgimento dei compiti di tutti i giorni come, ad esempio, i lavori domestici o gli impegni di lavoro.
Molte persone individuano nella stanchezza l'aspetto più invalidante della malattia perché ha un impatto negativo sia sul lavoro che sulla vita sociale.
Dolori articolari
Se si è malati di LES, è molto probabile che si abbia del dolore alle articolazioni delle mani e dei piedi. Il dolore, più forte al risveglio, può passare rapidamente da un'articolazione a un'altra.
A differenza di altre malattie che colpiscono le articolazioni, è improbabile che il LES causi danni o deformazioni permanenti.
Eruzioni cutanee
Molte persone con LES sviluppano eruzioni cutanee (comparsa di macchie e/o rilievi sulla pelle), più comunemente su viso, polsi e mani. L'eritema sulle guance e sul naso, conosciuto come "eritema farfalla", è particolarmente comune. In genere, le eruzioni cutanee migliorano dopo alcuni giorni o settimane, ma possono durare più a lungo o addirittura divenire permanenti.
Gli eritemi causati dal LES a volte possono dare prurito o dolore e possono peggiorare se esposti alla luce solare.
Altri sintomi:
Il LES può causare una vasta gamma di altri sintomi anche se è improbabile che compaiano tutti:
- febbre
- ingrossamento delle ghiandole linfatiche (piccole ghiandole presenti in tutto il corpo, compreso collo, ascelle e inguine)
- ulcere ricorrenti in bocca
- perdita di capelli (alopecia)
- pressione alta (ipertensione)
- mal di testa (emicrania)
- dolore addominale
- dolore al petto
- depressione
- occhi asciutti
- perdita di memoria
- convulsioni
- psicosi (difficoltà nel pensare chiaramente e nel distinguere la differenza tra realtà e immaginazione)
- fiato corto
- fenomeno di Raynaud (limitato afflusso di sangue a mani e piedi)
- gonfiore alle caviglie e ritenzione di liquidi (edema)
Cause
Come accade nelle altre malattie autoimmuni, nel lupus eritematoso sistemico (LES) il sistema immunitario produce autoanticorpi, vale a dire anticorpi che, invece di proteggere l’organismo da virus, batteri e agenti estranei, aggrediscono cellule e elementi dell’organismo causando infiammazione e danno ai tessuti.
Non esiste una singola causa specifica responsabile della comparsa del LES; tuttavia, sono stati descritti numerosi fattori genetici che aumentano il rischio di contrarre la malattia ma che richiedono, però, l’azione di uno o più fattori ambientali per innescarla in coloro che sono geneticamente predisposti.
Fattori genetici
I fratelli e le sorelle di persone malate di LES hanno più probabilità di svilupparlo rispetto alla popolazione generale.
Le ricerche effettuate indicano che esiste una predisposizione genetica ma non è stato identificato un gene unico che possa esserne la causa. Sembra, invece, che una serie di diverse mutazioni genetiche possa influenzare la comparsa del LES in conseguenza dell’esposizione a fattori ambientali (esposizione a raggi ultravioletti, infezioni).
La maggior parte dei geni difettosi sono associati alla regolazione di alcune funzioni del sistema di difesa dell'organismo (sistema immunitario), ciò può spiegare il malfunzionamento del sistema immunitario nel LES.
Fattori ambientali
Un certo numero di fattori sembrano essere responsabili dell’attivazione del LES in individui predisposti:
- esposizione alla luce solare (raggi ultravioletti)
- infezioni come, ad esempio, quella causata dal virus di Epstein-Barr (EBV). Si tratta di un'infezione comune, la mononucleosi, che può anche non provocare alcun disturbo (sintomo) evidente
- fumo di tabacco
La maggior frequenza della malattia nel sesso femminile e nell'età che coincide con il periodo fertile rappresenta un elemento a favore del ruolo degli ormoni sessuali femminili come fattori predisponenti alla comparsa del LES.
Diagnosi
Il lupus eritematoso sistemico (LES) può essere difficile da accertare (diagnosticare) poiché i disturbi (sintomi) che determina sono simili a quelli di molte altre malattie più comuni, possono variare notevolmente da persona a persona, possono cambiare nel tempo o possono manifestarsiin modo altalenante, con periodi in cui si acuiscono e altri in cui scompaiono (decorso recidivante-remittente).
Ad oggi, la diagnosi di LES è eseguita dal medico con il supporto di esami di laboratorio.
Per accertare (diagnosticare) la presenza del LES, è necessario effettuare una serie di esami del sangue, tra cui:
- ricerca degli anticorpi anti-nucleo (ANA), il test ANA risulta positivo nel 95% dei casi di LES ma può risultare positivo anche in altre malattie
- ricerca degli anticorpi anti-DNA doppia elica (anti ds-DNA), test usato per accertare (diagnosticare) il Lupus nelle persone risultate positive agli ANA. Serve anche a seguire nel tempo (monitorare) la progressione della malattia e la riacutizzazione dei sintomi
- ricerca degli anticorpi anti-Smith (anti-Sm), si tratta di un'altra classe di autoanticorpi associata al LES, che può essere d'aiuto per accertare la malattia. L'esame degli anti-Sm è prescritto come parte del test degli anticorpi anti-antigeni nucleari estraibili (ENA)
- ricerca degli anticorpi anti-fosfolipidi, la positività per gli autoanticorpi si associa alla manifestazione di disturbi specifici (in particolare trombosi arteriose o venose e complicanze ostetriche)
- emocromo per valutare la presenza di anemia, piastrinopenia e linfocitopenia
- velocità di sedimentazione eritrocitaria (VES). L'esame non è specifico perché valori al di fuori di quelli normali possono essere presenti in molte altre malattie tra cui la maggior parte dei processi infiammatori acuti e cronici
Analisi per il monitoraggio della malattia
Una volta accertato il LES, sarà necessario seguire nel tempo (monitorare) l'evoluzione della malattia. Il malato colpito da LES, infatti, potrebbe sviluppare complicazioni a carico di vari organi (reni, cuore, polmoni, ecc.) che dovranno essere accertate e seguite dal medico curante.
Per verificare se il LES stia provocando danni agli organi interni, potrebbero essere richiesti:
- radiografia
- ecografia
- risonanza magnetica nucleare (RMN)
- tomografia assiale computerizzata (TAC)
Terapia
Gli obiettivi del trattamento sono volti a prevenire le riacutizzazioni e i danni agli organi, prolungare la sopravvivenza a lungo termine e migliorare la qualità della vita.
Per il lupus eritematoso sistemico (LES) grave (ovvero pericoloso per gli organi o per la vita), il trattamento di solito include un periodo iniziale di terapia immunosoppressiva ad alta intensità, per tenere sotto controllo la malattia, seguito da un periodo più lungo di terapia meno intensa per consolidare la risposta e prevenire le ricadute.
La gestione delle malattie correlate a LES e alle cure, in particolare le infezioni e l'aterosclerosi, è di fondamentale importanza. I nuovi farmaci, tradizionali e biologici, utilizzati singolarmente, in combinazione o in sequenza, hanno migliorato il raggiungimento degli obiettivi di trattamento sia a breve, sia a lungo termine, inclusa la riduzione al minimo dell'uso di glucocorticoidi.
I farmaci utilizzati per la cura (terapia) del lupus eritematoso sistemico (LES) non servono a guarire la malattia, ma permettono di controllarla e consentono al malato di svolgere una vita "normale", a patto di assumere regolarmente le medicine.
È importante che la persona affetta da LES collabori con il medico e svolga un ruolo attivo nella comprensione e nell'accettazione della cura.
La malattia va seguita attentamente, anche nei periodi in cui non dà disturbi (fase di remissione).
Farmaci anti-infiammatori non steroidei (FANS)
I farmaci anti-infiammatori non steroidei (FANS) sono antidolorifici comuni che riducono l'infiammazione e possono essere prescritti in caso di dolore lieve alle articolazioni o ai muscoli.
Qualora fosse necessario utilizzarli per un lungo periodo, il medico di famiglia potrebbe prescrivere un inibitore della pompa protonica (PPI) per proteggere lo stomaco.
Farmaci antimalarici
L'idrossiclorochina è un farmaco usato nella cura della malaria, ma risulta efficace anche per i principali disturbi (sintomi) del LES (eruzioni cutanee, dolori articolari e muscolari, stanchezza) e per prevenire gli arrossamenti della pelle (eritemi).
Di solito bisogna prendere l'idrossiclorochina per 6-12 settimane prima di notare un beneficio.
Gli effetti indesiderati (effetti collaterali) causati dall'idrossiclorochina sono rari, ma possono includere dolori di stomaco, diarrea, mal di testa, eruzioni cutanee.
In rari casi, l'idrossiclorochina può provocare gravi reazioni come, ad esempio, danni agli occhi: se si verificano problemi di vista durante la cura con idrossiclorochina, è necessario rivolgersi immediatamente al proprio medico di famiglia o allo specialista.
Corticosteroidi
I medicinali corticosteroidi aiutano a ridurre rapidamente l'infiammazione. Possono essere molto efficaci nel trattamento dei disturbi (sintomi) causati dal LES. Se essi sono di grave entità o se sono legati ad una fase di riacutizzazione, può essere somministrata un’alta dose di corticosteroidi per riportarli sotto controllo. Il dosaggio sarà poi gradualmente ridotto non appena i disturbi diminuiscono.
Gli effetti indesiderati (effetti collaterali) causati dai medicinali corticosteroidi, soprattutto se impiegati per un tempo prolungato o ad alte dosi, possono includere l'indebolimento delle ossa, l'assottigliamento della pelle, l'aumento di peso, la pressione alta (ipertensione) e l'aumento dei valori di glucosio nel sangue (iperglicemia). È, quindi, sempre preferibile individuare il dosaggio minimo efficace di corticosteroidi che sono farmaci sicuri a patto che siano presi correttamente e sotto il controllo del medico di famiglia o di uno specialista.
Immunosoppressori
Gli immunosoppressori sono molecole che inibiscono la risposta immunitaria e sono usate in medicina per la terapia delle malattie autoimmuni. Possono contribuire a migliorare i disturbi (sintomi) causati dal LES limitando i danni che il sistema immunitario provoca quando attacca gli organi sani.
A volte, sono utilizzati insieme ai corticosteroidi perché l'azione combinata di questi farmaci può alleviare i disturbi (sintomi) in modo più efficace.
Inoltre, l'uso di farmaci immunosoppressori può consentire una riduzione della dose di corticosteroidi.
Possono causare alcuni effetti indesiderati (effetti collaterali) come vomito, diarrea, gonfiore alle gengive, mal di testa e aumento di peso. Inoltre, possono aumentare il rischio di contrarre un'infezione, aspetto che, per le persone malate di LES, può essere particolarmente grave. Per questo, è molto importante segnalare immediatamente al medico la comparsa di eventuali disturbi che possano essere causati da una possibile infezione.
I malati di LES devono evitare il contatto con chiunque abbia un'infezione in corso, anche qualora si tratti di malattie come, ad esempio, la varicella o il morbillo, da cui si sia stati colpiti in passato perché l’immunità precedentemente acquisita, probabilmente, non sarà più attiva.
Infine, il malato di LES dovrebbe sottoporsi alla vaccinazione antinfluenzale stagionale e alla vaccinazione antipneumococcica.
Farmaci immunosoppressori e gravidanza
Nelle donne in gravidanza alcuni farmaci immunosoppressori sono assolutamente controindicati perché possono indurre gravi malformazioni e morte del feto. La loro assunzione deve, perciò, sempre essere accompagnata da un'adeguata contraccezione.
Farmaci biotecnologici
I medicinali biotecnologici, o biologici, sono recettori o anticorpi (sintetizzati in laboratorio, ma del tutto simili nella struttura a quelli prodotti dal nostro stesso organismo) capaci di legarsi a delle proteine (le citochine pro- infiammatorie) e/o a molecole di superficie espresse dalle cellule del sistema immunitario. La loro introduzione nella cura ha rappresentato una assoluta rivoluzione, sia perché rappresentano una terapia “mirata” contro i bersagli molecolari chiave delle malattie reumatologiche, sia per la loro efficacia rispetto alle terapie tradizionali. Sono disponibili numerosi farmaci biologici per il trattamento del LES.
Uno di essi (Belimumab) è un anticorpo che interferisce con i fattori di crescita dei linfociti B che producono gli autoanticorpi. Anche il farmaco Rituximab è un anticorpo specifico per i linfociti B comunemente utilizzato in casi refrattari di lupus.
Complicazioni
Se i disturbi (sintomi) del lupus eritematoso sistemico (LES) sono lievi, o ben controllati, si può condurre la vita di tutti i giorni e non avere complicazioni. Alcune persone, tuttavia, possono sviluppare la malattia in una forma più grave che può causare complicazioni pericolose per la vita. Tra queste:
Complicazioni a carico dei reni
Una percentuale compresa fra il 60 e l'80% dei malati di LES, va incontro, prima o poi, a danni ai reni o a nefrite lupica.
La forma più frequente (57%), e anche la più grave, è la glomerulonefrite proliferativa diffusa; seguono la glomerulonefrite proliferativa focale e la glomerulonefrite membranosa, certamente più benigne ma che, se non adeguatamente diagnosticate e curate, possono portare a grave insufficienza renale.
La nefrite lupica tende a manifestarsi relativamente presto, di solito entro cinque anni dalla diagnosi.
I disturbi (sintomi) che causa possono includere:
- gonfiore dei piedi (edema)
- mal di testa
- vertigini
- sangue nelle urine
- frequente bisogno di urinare
Anche in assenza di segnali evidenti, si dovrebbero effettuare regolari esami del sangue per monitorare con attenzione la funzionalità dei reni.
La nefrite lupica può anche causare ipertensione che, se non curata, può aumentare il rischio di infarto o ictus.
Lo sviluppo di nefrite lupica, può essere controllato con successo mediante l'uso di farmaci immunosoppressori associati a medicinali steroidi.
In un piccolo numero di casi, il danno renale può diventare così grave da richiedere la dialisi o il trapianto di rene.
Complicazioni a carico dell’apparato cardiovascolare
Il termine malattie cardiovascolari (MCV) è generale e si riferisce a ogni tipo di malattia che colpisca il cuore e le arterie. È spesso associato a coaguli di sangue e aterosclerosi (indurimento e restringimento delle arterie).
Esempi di MCV includono:
- malattia coronarica
- angina (dolore al petto causato dal cuore che non riceve abbastanza sangue)
- infarto
- ictus
Le persone con LES hanno maggiori probabilità (triplicate) di essere colpite da malattie cardiovascolari rispetto alla popolazione generale. Il rischio aumenta con l'ampiezza e la durata del processo infiammatorio. Una disfunzione cardiaca può dipendere sia da fattori esterni (insufficienza renale, pressione alta, etc) che da un danno generato direttamente nel cuore.
Complicazioni neuropsichiatriche
Le complicazioni di natura neuropsichiatrica sono osservabili nel 20-80% dei malati. Tra quelle più comuni sono presenti:
- cefalea
- sintomi psichiatrici, comprendenti disturbi dell'umore, disturbi d'ansia e psicosi
- deficit cognitivi
- danni cerebro-vascolari
- crisi epilettiche
- disturbi dell'umore
- neuropatie dei nervi cranici
Complicazioni respiratorie
I disturbi respiratori si verificano comunemente e sono descritti fino al 60% dei pazienti; quello più frequente è la pleurite, una infiammazione delle membrane che avvolgono i polmoni che può manifestarsi anche con versamento di liquido, in quantità variabile, nella cavità pleurica.
Complicazioni che possono verificarsi durante la gravidanza
- pre-eclampsia (rialzo della pressione sanguigna durante la gravidanza)
- parto prematuro
- aborto spontaneo
- morte neonatale
Alcuni bambini di donne malate di LES possono nascere con la sindrome da lupus neonatale che comprende blocco cardiaco ed eruzioni cutanee.
Sebbene la gravidanza nelle donne colpite da LES sia considerata ad alto rischio, specialmente se sono presenti autoanticorpi anti-fosfolipidi, la maggior parte riesce a portarla a termine e partorisce un bambino sano (leggi la Bufala). La programmazione della gravidanza è fondamentale: idealmente, una donna non dovrebbe avere segni e disturbi (sintomi) del LES al momento del concepimento o, comunque, dovrebbe avere una malattia sotto controllo utilizzando farmaci non dannosi per lo sviluppo dell’embrione e del feto.
Aspetti di genere
La malattia colpisce soprattutto il sesso femminile in età fertile, con un numero di nuovi casi (incidenza) nove volte superiore rispetto al sesso maschile. In età pediatrica e dopo la menopausa la malattia è più frequente nel sesso femminile ma con un rapporto femmine maschi più basso di circa 3:1.
La maggior frequenza della malattia nel sesso femminile e nell'età che coincide con il periodo fertile suggerisce il ruolo degli ormoni sessuali femminili come fattori predisponenti alla comparsa del lupus eritematoso sistemico (LES). Tuttavia anche altri fattori come quelli genetici hanno un effetto sulla maggiore incidenza della malattia nel sesso femminile.
Per quanto riguarda i disturbi o sintomi, gli uomini con lupus potrebbero avere maggiori probabilità di avere un'eruzione discoide o problemi ai reni.
Vivere con
Attualmente, non esiste un farmaco che curi definitivamente il lupus eritematoso sistemico (LES) ma, negli ultimi anni, l'evoluzione della malattia (prognosi) è radicalmente cambiata, sia per quanto riguarda la qualità che l'aspettativa di vita. Nella maggior parte dei casi, la cura del LES richiede una combinazione di farmaci e di stili di vita adeguati.
Protezione dal sole
L'esposizione alla luce del sole può peggiorare le eruzioni cutanee, per questo è importante proteggere la pelle indossando:
- abbigliamento che copra la maggior superficie di pelle possibile
- cappello a tesa larga
- occhiali da sole
È importante applicare la protezione solare con un alto fattore di protezione (SPF) per evitare scottature.
Alcune persone con il lupus non sono sensibili alla luce solare e non hanno bisogno di prendere particolari precauzioni.
Vitamina D
Quando è necessario evitare l'esposizione al sole, può verificarsi la diminuzione (carenza) della quantità di vitamina D poiché questa sostanza, normalmente, è prodotta dall'organismo in seguito all'azione dei raggi solari.
Potrebbe, quindi, essere necessario includere fonti di vitamina D nella dieta o prendere integratori di vitamina D per evitare problemi di osteoporosi.
Stili di vita
Per ridurre il rischio di essere colpiti da malattie cardiovascolari si dovrebbe mantenere uno stile di vita sano:
- smettere di fumare
- privilegiare una dieta equilibrata, sana, a basso contenuto di grassi saturi, zuccheri e sale, e comprendente almeno cinque porzioni di frutta e verdura al giorno
- mantenere il giusto peso corporeo
- praticare un esercizio fisico regolare. Si raccomandano almeno 150 minuti (due ore e mezzo) a settimana di esercizio fisico aerobico (camminata, corsa, nuoto, etc)
- ridurre il consumo di alcol
È importante sottolineare che, in assenza di autoanticorpi antifosfolipidi nel sangue, la presenza di LES non rappresenta una controindicazione assoluta all'assunzione di pillole anticoncezionali a base di estroprogestinici.
Bibliografia
Fanouriakis A. et al. 2021 Update on the diagnosis and management of systemic lupus erythematosus. Annals of the Rheumatic Diseases 2021; 80(1): 14-25
Aringer M et al. 2019 European League Against Rheumatism/American College of Rheumatology Classification Criteria for Systemic Lupus Erythematosus. Arthritis & Rheumatology 2019; 71(9): 1400-1412
Prossimo aggiornamento: 30 Aprile 2027




























