Introduzione
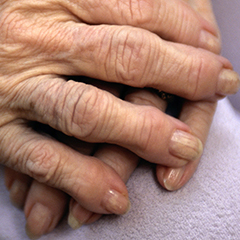
L'artrite reumatoide è una malattia infiammatoria autoimmune permanente (cronica) che provoca dolore, gonfiore, rigidità e perdita delle funzioni delle articolazioni. Può colpire qualsiasi tipo di articolazione ma ad essere più frequentemente coinvolte sono quelle delle dita delle mani, dei polsi, dei piedi, delle ginocchia e delle caviglie (Video); più raro, è il coinvolgimento di spalle, gomiti e colonna vertebrale (rachide e annessi).
In Italia, il numero di casi di artrite reumatoide presenti nella popolazione generale (prevalenza) è pari a circa lo 0,5% e si stima che i malati siano tra i 200.000 e i 300.000.
È più frequente nelle donne, che sono affette da artrite reumatoide in misura tre volte superiore agli uomini.
Può manifestarsi a qualsiasi età, ma si verifica più spesso negli adulti e nelle persone anziane: inoltre, nel 70% dei casi la malattia compare tra i 40 e i 60 anni di età.
L'artrite reumatoide può svilupparsi anche nell'infanzia o nell'adolescenza e può essere difficoltoso distinguerla da altre forme reumatiche (problemi di diagnosi differenziale).
L'evoluzione della malattia varia da persona a persona. I disturbi (sintomi) possono comparire in forma graduale, anche nel corso di diverse settimane o di alcuni mesi.
Gran parte dei malati attraversa periodi caratterizzati da disturbi (sintomi) acuti alternati a periodi in cui il dolore è pressoché assente.
Sebbene l’articolazione sia la parte dell’organismo più coinvolta, l’infiammazione può svilupparsi anche in organi interni (come, ad esempio, polmoni, reni, cuore, sistema nervoso, vasi sanguigni, occhi).
Non si conoscono le cause dell'artrite reumatoide. Sembra che possano influire fattori genetici, ambientali o ormonali.
Sintomi
L'artrite reumatoide colpisce prevalentemente le articolazioni, ma può causare problemi anche in altre parti del corpo.
Il segno più indicativo della sua presenza è il dolore, accentuato dal movimento e dal peso del corpo, a carico di tutte le articolazioni infiammate che appaiono calde, gonfie, tese, rosse e, soprattutto, difficili da muovere (Video)
L’artrite reumatoide di solito, ma non sempre, colpisce le articolazioni in modo simmetrico e bilaterale.
In genere, al mattino la persona malata avverte una certa rigidità, che migliora nel corso della giornata, nei movimenti delle mani o, comunque, nelle articolazioni interessate.
Inizialmente, si manifesta in modo discontinuo ma con il tempo può divenire duratura ed associarsi a dolore e gonfiore delle articolazioni.
I disturbi (sintomi) e l’andamento della malattia (decorso) variano da persona a persona e spesso cambiano nello stesso individuo di giorno in giorno. In molti casi, compaiono gradualmente durante settimane o mesi, in altri si aggravano nel corso di qualche giorno. La maggior parte dei malati di artrite reumatoide ha dei periodi di riacutizzazione, alternati ad altri di relativo benessere.
Di solito, i disturbi a carico delle articolazioni sono accompagnati da:
- aumento della temperatura (febbre), specialmente nel tardo pomeriggio
- stanchezza e mancanza di energia (astenia)
- sudore
- inappetenza
- dimagrimento
- pallore dovuto all'anemia
Circa il 40 % dei malati di artrite reumatoide ha disturbi che non riguardano le articolazioni. Ne sono un esempio le infiammazioni del sacco sieroso che riveste il cuore (pericardite) e della membrana polmonare (pleurite). Frequente può essere anche la secchezza degli occhi e della bocca, dovuta all'infiammazione delle ghiandole lacrimali e salivari. Si possono anche verificare casi di infiammazione dei vasi sanguigni (vasculite) con danni a pelle, nervi e altri organi.
Riguardo le differenze di genere, le donne con artrite reumatoide hanno maggiore probabilità di avere disfunzioni tiroidee, fibromialgia e disturbi depressivi e gli uomini hanno più frequentemente disturbi cardiovascolari e diabete.
Cause
L'artrite reumatoide è una malattia autoimmune multifattoriale, le cui cause non sono ancora note.
Normalmente, il sistema di difesa dell'organismo (sistema immunitario) ha la funzione di difendere il corpo dalle infezioni batteriche e virali. Nelle persone malate di artrite reumatoide, invece, produce erroneamente anticorpi che attaccano il rivestimento delle articolazioni (membrana sinoviale), causando infiammazione e dolore.
L'infiammazione, a sua volta, produce sostanze chimiche (citochine) che provocano l’ispessimento e l'aumento di volume della membrana sinoviale e danneggiano le ossa, le cartilagini, i tendini e i legamenti circostanti. In assenza di cure, le citochine possono causare la deformazione dell’articolazione e, da ultimo, distruggerla completamente.
Le ipotesi più accreditate sostengono che la malattia si manifesti in individui geneticamente predisposti quando siano esposti ad un evento, o ad un agente, scatenante (quale un virus o un batterio), non ancora individuato che innesca la reazione immunitaria.
Possibili fattori di rischio per la comparsa dell'artrite reumatoide includono:
- fattori genetici, la malattia, a volte, compare in membri della stessa famiglia ma, dato che il rischio di ereditarietà è basso, si ritiene che i geni siano coinvolti solo limitatamente. È stata evidenziata un’associazione con alcune molecole espresse sulla superficie della cellula chiamate antigeni del complesso MHC-II e, in particolare, HLA-DR1 e HLA-DR4
- fattori ormonali, considerata la maggiore diffusione della malattia tra le donne, gli ormoni femminili (estrogeni) potrebbero avere un ruolo nelle cause dell'artrite reumatoide
- fumo, le persone che fumano sembrano avere maggiori possibilità di ammalarsi
Diagnosi
L'artrite reumatoide, in assenza di un test specifico, può essere difficile da diagnosticare perché le malattie che causano rigidità e infiammazione delle articolazioni sono molte.
Il medico di famiglia, in presenza di disturbi (sintomi) quali dolore, gonfiore e rigidità delle articolazioni potrebbe prescrivere alcuni esami e richiedere la visita specialistica di un medico reumatologo o indicare un centro specializzato in reumatologia (Video).
Esami del sangue
Gli esami di laboratorio possono essere distinti in tre categorie: test per valutare il grado di attività della malattia, test diagnostici (utili per accertarla), test di monitoraggio delle cure.
Il grado di attività della malattia si individua mediante i cosiddetti test di infiammazione, in particolare, attraverso la misurazione della velocità di eritrosedimentazione (VES) e della proteina C-reattiva (PCR).
La VES, in genere, aumenta in presenza di artrite reumatoide e si riduce nelle fasi in cui la malattia non provoca disturbi (remissione). Anche la PCR si innalza quando sono in corso delle riacutizzazioni e diminuisce significativamente durante le fasi di remissione, spontanea o indotta farmacologicamente.
Nell'emocromo dei malati di artrite reumatoide si riscontra un aumento dei globuli bianchi e delle piastrine, più marcato nelle fasi di riacutizzazione e spesso associato ad anemia (riduzione dell’emoglobina e dei globuli rossi).
Altri test più specifici per l’accertamento (diagnosi) dell’artrite reumatoide sono la ricerca dei fattori reumatoidi (anticorpi specifici per una determinata regione (costante) le immunoglobuline G) e la determinazione degli anticorpi anti-citrullina.
I fattori reumatoidi sono presenti in una elevata percentuale (70-80%) di malati e la loro ricerca è, dunque, utile per accertare (diagnosticare) la malattia. Non va dimenticato, tuttavia, che possono essere riscontrati in un'ampia varietà di condizioni cliniche, reumatiche e non, e in persone apparentemente sane, specie se in età avanzata.
La citrullina è una sostanza derivata da un aminoacido, l’arginina. Si è osservato che nell'artrite reumatoide si sviluppano anticorpi diretti verso di essa. Gli anticorpi anti-citrullina sono altamente specifici per l’artrite reumatoide e si sono dimostrati molto utili da un punto di vista diagnostico.
La rilevazione contemporanea di fattori reumatoidi e di anticorpi anti-citrullina indica con probabilità più elevata la presenza di un’artrite reumatoide con possibili danni alle articolazioni e un’evoluzione più grave.
Alcune tecniche di diagnostica per immagini possono essere utilizzate per valutare il danno alle articolazioni, per accertare il tipo di artrite tra i diversi possibili (diagnosi diferenziale) e per seguire nel tempo (monitorare) la malattia.
Tali tecniche comprendono i raggi X, l’ecografia e la risonanza magnetica.
Terapia
Non esiste una cura (terapia) definitiva per l'artrite reumatoide, ma le terapie disponibili possono ridurre l'infiammazione e il dolore nelle articolazioni, prevenire o rallentare i danni a loro carico, limitare la disabilità e consentire una vita attiva.
L'artrite reumatoide è una malattia che persiste nel tempo (cronica), necessita di terapie prolungate e, in alcuni casi, continuative. Infatti, solo pochi malati giungono a completa guarigione mentre la maggior parte di essi deve curarsi per tempi lunghi.
La terapia va iniziata il più rapidamente possibile, prima che le articolazioni infiammate siano danneggiate in modo permanente.
I medicinali utilizzati possono essere divisi in due grandi gruppi:
- farmaci sintomatici, adatti ad alleviare i disturbi causati dalla malattia. Includono analgesici, farmaci anti-infiammatori non steroidei (FANS) come ibuprofene, naprossene, diclofenac, ketoprofene, i più recenti COX2-inibitori (celecoxib, etoricoxib) e i cortisonici
- farmaci anti-reumatici modificanti il decorso della malattia, chiamati disease modifying anti-rheumatic drugs (DMARD) nei paesi anglosassoni, migliorano notevolmente i disturbi, la funzionalità delle articolazioni e la qualità di vita della maggior parte dei malati. I DMARD utilizzati sono: il metotrexato, la leflunomide, gli antimalarici, la ciclosporina, la sulfasalazina e i sali d'oro. Il metotrexato, di solito è il primo farmaco utilizzato. Può produrre effetti indesiderati (effetti collaterali) quali inappetenza, diarrea e mal di testa e può incidere sull'emocromo e sulla funzionalità epatica. Questi parametri durante la cura dovrebbero essere controllati regolarmente attraverso le analisi del sangue. Più raramente, il metotrexato può provocare disturbi a livello respiratorio. La terapia con DMARD richiede alcuni mesi per manifestare la sua efficacia ed è importante continuare a prendere regolarmente il farmaco prescritto anche se in un primo momento sembri non fare effetto. A volte, è necessario provare due o tre tipi di DMARD prima di trovare quello più adatto
Farmaci biologici
Negli ultimi anni la cura dell’artrite reumatoide si avvale dell’uso di farmaci biologici, medicinali che agiscono specificatamente su alcune molecole prodotte da cellule del sistema immunitario. Sono somministrati qualora le terapie convenzionali non si siano dimostrate efficaci. Le cure approvate dalle agenzie del farmaco sono: adalimumab, anakinra, etanercept, infliximab, abatacetp e rituximab. In alcuni casi, tali medicinali sono prescritti da soli ma, in genere, per ottenere una maggior efficacia, sono somministrati contemporaneamente al metotrexato. In generale i farmaci biologici e il metotrexato hanno una maggiore efficacia negli uomini rispetto alle donne.
Gli effetti indesiderati (effetti collaterali) di solito sono lievi e consistono in reazioni della pelle nella zona delle iniezioni, febbre e mal di testa. Raramente, si è verificata la riattivazione di un’infezione tubercolare già esistente.
La cura (terapia) ideale dell’artrite reumatoide richiede un approccio multispecialistico, con la collaborazione tra reumatologi, medici di medicina generale, ortopedici, fisiatri, psicologi.
Aspetti di genere
L’artrite reumatoide è più frequente nelle donne in misura tre volte superiore rispetto agli uomini.
Le donne con artrite reumatoide hanno più frequentemente disfunzioni tiroidee, fibromialgia e disturbi depressivi rispetto agli uomini con artrite reumatoide.
Gli uomini con artrite reumatoide hanno più frequentemente disturbi cardiovascolari e diabete rispetto alle donne con artrite reumatoide.
I farmaci biologici e il metotrexato hanno una maggiore efficacia negli uomini rispetto alle donne.
Vivere con
L'artrite reumatoide è una malattia che persiste nel tempo (cronica) e, in quanto tale, necessita di lunghe cure per recuperare il più possibile la propria autonomia, senza che ne abbia a soffrire la qualità della vita.
Per affrontare meglio la malattia e controllarne i sintomi è consigliabile seguire alcuni accorgimenti e comportamenti:
Aderenza alle cure
Prendere regolarmente i farmaci prescritti dal medico e, per evitare che la malattia si manifesti nuovamente (riacutizzazione), non interrompere le cure.
Effettuare regolarmente i controlli medici e non trascurare la propria salute.
Esercizio fisico e riabilitazione
Le persone con l'artrite reumatoide devono trovare il giusto equilibrio tra riposo ed esercizio fisico alternandoli in relazione alle diverse fasi della malattia. Il riposo aiuta a ridurre l’infiammazione delle articolazioni e il dolore ma sono preferibili brevi periodi di riposo che lunghi periodi trascorsi a letto.
L'esercizio fisico come, ad esempio, la ginnastica passiva e rilassante in acqua, la ginnastica posturale, lo stretching, ecc., è importante per mantenere sani e forti i muscoli, preservare la mobilità delle articolazioni, mantenendole flessibili. La cyclette e il nuoto sono particolarmente utili mentre sono assolutamente controindicate la fangoterapia e le sabbiature poiché potrebbero riacutizzare i disturbi alle articolazioni.
È necessario evitare l’esposizione al sole e ad altre fonti di calore (acque calde termali, ecc.) per non peggiorare l'infiammazione articolare.
Il programma di riabilitazione, che può avvenire solo nella fase della malattia caratterizzata dall'assenza di disturbi (remissione), prevede diversi tipi di interventi da concordare con il reumatologo, il fisiatra o il fisioterapista e ha lo scopo di conservare la capacità articolare e la tonicità dei muscoli.
Stili di vita e alimentazione
È consigliato smettere di fumare, perché questa abitudine potrebbe peggiorare la malattia, ed evitare il consumo di bevande alcoliche perché potrebbero interferire con l’assunzione di alcuni farmaci, in particolare con il metotrexato.
Bibliografia
Noto G, Salvetti F, Demaj A et al. Pathogenesis of rheumatoid arthritis: one year in review 2025 [Sintesi]. Clinical and Experimental Rheumatology. 2025; 43(9): 1533-1540
Brown P, Pratt AG, Hyrich KL. Therapeutic advances in rheumatoid arthritis. BMJ. 2024; 384: e070856
Link approfondimento
American College of Rheumatology (ACR). Rheumatoid Arthritis (Inglese)
Società Italiana di Reumatologia (SIR)
Associazione Nazionale Persone con Malattie Reumatologiche e Rare Onlus (APMAR)
Associazione Nazionale Malati Reumatici Onlus (ANMAR)
Associazione Nazionale Malati Reumatici (ANMAR). Guida pratica per pazienti con artrite reumatoide
Prossimo aggiornamento: 20 Febbraio 2025




























