Introduzione
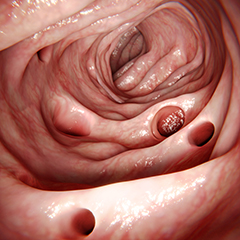
I diverticoli sono piccole dilatazioni a forma di sacchetto che si formano nell'intestino quando la sua parete interna (parete mucosa) si spinge verso l'esterno attraverso zone di minor resistenza.
La maggior parte delle persone scopre di avere dei diverticoli in modo del tutto casuale, solitamente nel corso di indagini radiologiche o endoscopiche del colon effettuate per altri motivi.
Si parla di diverticolosi quando queste piccole estroflessioni non si accompagnano ad infiammazione della mucosa e non causano alcun disturbo (sintomo).
Se si infiammano, invece, si parla di diverticolite, una condizione che può causare forti dolori addominali, febbre, nausea e un significativo cambiamento nelle abitudini intestinali. Le diverticoliti lievi possono essere curate con il riposo, con cambiamenti nella dieta alimentare e con antibiotici. Le diverticoliti gravi o ripetute nel tempo (ricorrenti) possono richiedere anche un intervento chirurgico. In ogni caso, in presenza di febbre, dolori addominali, nausea e cambiamenti improvvisi delle abitudini intestinali è necessario rivolgersi al medico curante.
La diverticolosi è presente in circa il 10% della popolazione e raramente causa problemi. Sebbene sia più frequente tra gli anziani, può comparire a qualsiasi età e la sua diffusione (prevalenza) sotto i 30 anni, attualmente molto bassa (1-2%), è destinata a salire a causa del continuo peggioramento delle abitudini alimentari della popolazione. Le donne hanno una probabilità doppia rispetto agli uomini di sviluppare diverticoli.
Sintomi
I sintomi più comuni della diverticolite sono:
- dolore costante nella parte in basso a sinistra della pancia
- cambiamento nelle normali abitudini intestinali, presenza di stipsi ostinata o diarrea
- gonfiore addominale
- temperatura elevata (febbre) che può superare i 38°C
- sensazione generale di stanchezza e malessere
- nausea
- vomito
- crampi addominali
In caso di presenza di questi disturbi (sintomi), è opportuno rivolgersi al proprio medico di famiglia per una valutazione e per escludere altre malattie che causano sintomi simili come, ad esempio:
- gastrite acuta
- gastroenterite
- pancreatite
- infiammazione della colecisti (colecistite)
- appendicite acuta (quando l'appendice è situata in basso a sinistra o nello scavo pelvico)
- colite ulcerosa e morbo di Crohn del colon
- tumore all'intestino (in particolare del colon)
- infezione o calcolosi alle vie urinarie
- infiammazione degli annessi dell'apparato genitale femminile (ovaio e tuba)
La sindrome dell'intestino irritabile può causare disturbi (sintomi) simili ma, in genere, non sono presenti febbre, nausea e vomito.
Cause
I diverticoli sono comuni e sono associati all'invecchiamento. Con l’età, il colon diventa meno elastico e la pressione delle feci dure che passano al suo interno determina la dilatazione della parete (mucosa) verso l’esterno passando attraverso dei punti in cui lo strato muscolare dell'intestino è meno resistente.
Dal momento che la stitichezza (stipsi) è frequentemente associata ad una dieta povera di fibre, anche la formazione dei diverticoli lo è. Le fibre si trovano principalmente nella frutta, nella verdura, nei cereali integrali, nei legumi. Grazie alla loro capacità di trattenere l'acqua, rendono le feci più morbide e più voluminose, facilitandone l’espulsione.
Non ci sono, attualmente, evidenze cliniche che dimostrino pienamente il legame tra fibra e diverticoli; tuttavia, la diverticolite è molto più comune nei paesi occidentali, dove non si mangiano abbastanza alimenti contenenti fibre.
Si sviluppa quando frammenti di materiale fecale ristagnano nei diverticoli dando la possibilità ai batteri contenuti al loro interno di moltiplicarsi e diffondersi determinando l’infiammazione della parete del diverticolo.
Diagnosi
La diverticolite, di solito, è accertata (diagnosticata) durante un attacco improvviso che si sviluppa rapidamente (acuto). Il dolore addominale, però, può essere il segnale di diverse malattie e solo il medico curante potrà stabilirne la causa. La visita inizia con un esame fisico, che comprende la palpazione dell'addome. Poi, il medico potrebbe raccomandare:
- esami del sangue e delle urine, per verificare la presenza di una infezione
- test di gravidanza, per le donne in età fertile, per escludere che il dolore alla pancia possa essere causato da una gravidanza
- test di funzionalità epatica, per escludere altre cause di dolore addominale
- esame delle feci, per escludere la presenza di una infezione intestinale (gastroenterite) nelle persone che hanno diarrea
- TAC, per verificare la presenza di diverticoli infiammati e confermare la diagnosi di diverticolite indicandone la gravità
Terapia
In presenza di diverticolosi è spesso raccomandata una dieta ad alto contenuto di fibre per prevenire la possibile comparsa della diverticolite. L’aumento del contenuto di fibre nella dieta deve essere graduale per ridurre al minimo il gonfiore addominale e per favorire l’adattamento dell’intestino al cambiamento delle abitudini alimentari.
Ci possono essere diversi tipi di cura della diverticolite a seconda della gravità.
La diverticolite lieve può essere curata a casa. Il medico di famiglia, di solito, prescrive degli antibiotici per l'infezione e del paracetamolo per il dolore. Alcuni tipi di antibiotici utilizzati per la cura (terapia) della diverticolite possono causare effetti indesiderati in alcune persone, tra cui vomito e diarrea. Se ciò dovesse accadere è bene informarne il medico che valuterà l’eventuale sostituzione dell’antibiotico prescritto. In genere, è raccomandata anche una dieta liquida, o semisolida, per alcuni giorni fino a quando i disturbi (sintomi) migliorino poiché mangiare cibi solidi potrebbe peggiorare i sintomi. Successivamente, si possono reintrodurre gradualmente i cibi dando la precedenza ad una dieta povera di fibre, prima di tornare all'alimentazione abituale.
Nel caso di una diverticolite grave, il medico curante potrebbe consigliare il ricovero ospedaliero, soprattutto se:
- il dolore non può essere ridotto tramite il paracetamolo
- sono presenti difficoltà a bere liquidi in quantità sufficiente a mantenersi idratati
- non si riesce a prendere antibiotici per via orale
- il sistema immunitario è debole
- si sospetta la presenza di complicazioni
- i disturbi (sintomi) non migliorano dopo due-tre giorni di cure a casa
Durante il ricovero, dopo aver iniziato una terapia adatta (somministrazione di antibiotici e reidratazione per via venosa), la maggior parte delle persone inizia a migliorare entro due o tre giorni.
In passato, si consigliava l'intervento chirurgico come misura preventiva per le persone che avevano avuto almeno due episodi di diverticolite. Oggi non è più così perchè studi recenti hanno stabilito che, nella maggior parte dei casi, i rischi di complicazioni da intervento chirurgico (stimati in circa 1 su 100), di solito, superano i benefici.
Tuttavia, la scelta a favore dell’intervento chirurgico è influenzata da alcune condizioni quali:
- una storia di gravi complicazioni derivanti da diverticolite
- presenza di deficit del sistema immunitario congeniti o acquisiti (trattamento con immunosoppressori)
- presenza di complicanze come la perforazione dell’intestino, l’occlusione intestinale, la formazione di un ascesso o di una fistola
L'intervento chirurgico per la diverticolite comporta la rimozione della parte del colon colpita dai diverticoli (colectomia) e la ricostituzione della continuità dell’intestino mediante la sutura dei tratti sani. Questo intervento chirurgico può essere effettuato in due modi:
- colectomia aperta, il chirurgo fa una incisione (taglio) nell’addome che permette di visualizzare il colon e rimuove la parte interessata dai diverticoli
- colectomia laparoscopica, è un tipo di chirurgia mininvasiva che consiste nel praticare una serie di piccole incisioni nell'addome attraverso cui far passare una telecamera, per visualizzare la zona interessata, e gli strumenti per rimuovere il tratto con i diverticoli. Con questo tipo di tecnica il periodo di recupero è più breve rispetto a quello necessario dopo l’intervento di colectomia aperta
In alcuni casi, per garantire la guarigione del colon, potrebbe essere necessario metterlo a riposo per qualche tempo impedendo il passaggio delle feci al suo interno. In questo caso, il chirurgo devia verso l’esterno il contenuto dell’intestino praticando un foro sulla parete dell’addome (stomia) e cui abbocca il tratto di intestino che si trova a monte dei diverticoli. In questo modo le feci non passano per il tratto interessato dall’infiammazione ma sono raccolte in un sacchetto che può essere cambiato più volte al giorno.
Prevenzione
Nel caso si sia consapevoli di avere dei diverticoli, è utile seguire una dieta alimentare che riduca la possibilità che si infiammino e si infettino. È consigliabile:
- mangiare più fibre, anche se non ci sono attualmente evidenze cliniche che dimostrino pienamente il legame tra fibra e diverticoli, una dieta alimentare con cibi ricchi di fibre come, ad esempio, frutta e verdura fresca e cereali integrali, aiuta ad ammorbidire le feci e a farle passare più rapidamente attraverso il colon riducendo così la pressione al suo interno e la probabilità che possano formarsi i diverticoli
- bere molti liquidi, le fibre assorbono l'acqua rendendo ancora più morbide le feci. Al contrario, se non si bevono abbastanza liquidi le fibre possono creare costipazione
Si consiglia anche di controllare il peso corporeo e svolgere esercizio fisico regolarmente (almeno 30 minuti tutti i giorni). L'attività fisica aiuta a mantenere tonici i muscoli della parete addominale, migliora la motilità intestinale e riduce il rischio di ristagno di feci nei diverticoli.
Complicazioni
Sanguinamento dei diverticoli
Nel 5% delle persone con diverticolosi può verificarsi un sanguinamento, questa percentuale sale fino al 17% nel caso di diverticoli infiammati (diverticolite). Il sanguinamento si risolve spontaneamente nel 70-80% dei casi. Tuttavia, se è molto abbondante, potrebbe essere necessario il ricovero in ospedale.
Ripercussioni sull'apparato urinario
La diverticolite, se la parte infiammata dell'intestino viene a contatto con la vescica, può causare dolore mentre si urina, bisogno di urinare più spesso del solito e, in rari casi, la formazione di una comunicazione anomala fra intestino e vescica (fistola) con conseguente presenza di aria nelle urine.
Perforazione del diverticolo
La perforazione della parete del diverticolo dovuta all’infiammazione avviene molto comunemente. In genere, si tratta di microperforazioni circoscritte che non determinano la diffusione del contenuto fecale in altri organi. In circa l’1-2 % delle persone può portare alla formazione di ascessi e fistole. In rari casi, un diverticolo infetto si può rompere diffondendo l'infezione all’interno dell’addome e causando l’infiammazione del peritoneo (peritonite). In tale eventualità è necessario il ricovero ospedaliero.
Formazione di ascessi
La complicazione più comune della diverticolite (30% dei casi) è la formazione di un ascesso (raccolta di pus) sulla parete esterna del colon. Se è molto piccolo, di solito meno di 4 centimetri, può essere curato con gli antibiotici. Gli ascessi più grandi sono trattati con una tecnica nota come drenaggio percutaneo ecoguidato, una procedura eseguita in anestesia locale dal radiologo che, utilizzando uno scanner ad ultrasuoni (ecografo) per individuare la posizione esatta dell’ascesso, inserisce un ago sottile nell'addome e drena il pus.
Formazione di fistole
Un’altra complicazione della diverticolite (14% dei casi) è la formazione di un passaggio anomalo (fistola) tra vari tratti dell’intestino o tra l’intestino ed altri organi (colecisti, utero, vagina, vescica). Il passaggio delle feci in altri organi può causare l’insorgenza di infezioni locali come, ad esempio, una infezione della vescica (cistite). Le fistole, di solito, sono eliminate chirurgicamente.
Ostruzione intestinale
In rari casi, la diverticolite acuta si associa a un’ostruzione intestinale (blocco intestinale) dovuta al rigonfiamento della parete del colon. Più frequentemente, il ripetersi di episodi acuti con la presenza di disturbi (sintomi) dolorosi che persistono per 6 mesi-1 anno (diverticolite cronica), dà origine ad un restringimento del colon, in corrispondenza della parte infiammata, dovuto al formarsi di cicatrici conseguenti alla guarigione dell’infiammazione. Il restringimento del colon può rappresentare un ostacolo parziale, o totale, al passaggio delle feci e del gas intestinale. In questi casi, è necessario intervenire rapidamente, soprattutto se si tratta di un blocco completo (assenza di passaggio di feci e gas intestinale nelle ultime 24 ore). Disturbi di questo tipo devono essere riferiti al medico curante che valuterà l’opportunità di un ricovero ospedaliero. Se il medico non è disponibile bisogna recarsi al pronto soccorso.
Il blocco intestinale causato da una infiammazione dei diverticoli (diverticolite) è molto raro. La presenza di diverticoli potrebbe nascondere un tumore del colon, vera causa dell’ostruzione. È sempre necessario, quindi, approfondire la diagnosi con l’esecuzione di esami strumentali.
Vivere con
Una volta formati, i diverticoli non regrediscono. Si possono curare quando si infiammano e, al di fuori di questa fase, si dovrebbe prediligere un'alimentazione ricca di fibre e bere molta acqua per ridurre i disturbi (sintomi) e prevenire le complicazioni. Le fibre mantengono le feci morbide facilitando, così, il loro passaggio nell’intestino e riducendo la pressione al suo interno.
Nel momento dell'infiammazione (ovvero quando si passa dalla diverticolosi alla diverticolite), invece, bisognerebbe stare attenti al consumo di fibre riducendo la quantità di frutta, verdura, cereali integrali e legumi nella propria dieta. Potrebbe anche essere utile controllare il peso corporeo, per evitare di diventare in sovrappeso, e fare esercizio fisico regolarmente (almeno 30 minuti tutti i giorni).
Prossimo aggiornamento: 27 febbraio 2022




























