Introduzione
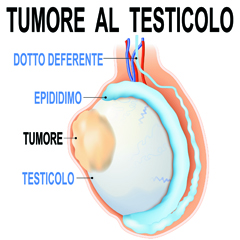
Il testicolo è la gonade maschile cioè la ghiandola che produce sia le cellule per la riproduzione (spermatozoi) che gli ormoni sessuali maschili (testosterone).
I testicoli sono due, hanno una forma ovale e si trovano all'interno dello scroto, una sacca posta al di sotto del pene.
Il tumore al testicolo è poco frequente, facilmente curabile e può colpire uno o entrambi i testicoli.
Il sintomo più comune è la comparsa di un nodulo indolore o di un gonfiore in uno dei testicoli. Altri sintomi possono includere: un dolore sordo o acuto, una sensazione di pesantezza nello scroto o un rapido aumento del volume dello stesso.
La diagnosi del tumore del testicolo può essere eseguita mediante l'ecografia, un'indagine semplice, sensibile, specifica, non invasiva che può evidenziare, se presente, l'alterazione della struttura del testicolo. Possono essere prescritti anche esami del sangue per la ricerca di marcatori tumorali quali la beta HCG e l'alfafetoproteina. L'esame istologico è fondamentale per la diagnosi della malattia ed è effettuato prelevando, in anestesia locale, la parte del testicolo con la lesione, se possibile si può eseguire un esame immediato della lesione asportata e, se ci sono le indicazioni, si può decidere per la rimozione di tutto il testicolo (la metodica d'intervento è detta orchiectomia radicale).
I tumori del testicolo sono classificati in due tipi: seminomi e non seminomi. I seminomi derivano dalla trasformazione maligna delle cellule germinali, vale a dire di quelle cellule che danno origine agli spermatozoi. Di solito queste cellule hanno una crescita lenta e rimangono a lungo localizzati nel testicolo. I non seminomi, includono differenti forme, tra cui il carcinoma embrionale, il coriocarcinoma, il teratoma (maturo e immaturo) e i tumori del sacco vitellino e hanno un'evoluzione più rapida.
Le cause del tumore del testicolo non sono note. Il principale fattore di rischio, che aumenta la probabilità di sviluppare la malattia, è la mancata discesa di uno o di entrambi i testicoli nella sacca scrotale, una condizione detta criptorchidismo. Un altro fattore di rischio è la sindrome di Klinefelter, una malattia genetica in cui è presente un cromosoma X (femminile) in più.
I tumori testicolari si dividono in:
- tumori che originano dalle cellule germinali, cioè dalle cellule che generano gli spermatozoi. Sono il 95% dei casi e si dividono in seminomi, costituti da cellule immature omogenee con crescita lenta, e non-seminomi, che possono essere costituiti da un unico tipo cellulare oppure più frequentemente essere misti (carcinoma embrionale, tumore del sacco vitellino, teratoma, coriocarcinoma)
- tumori che originano dalle cellule di supporto, detti tumori stromali (come il tumore a cellule del Leydig e quello a cellule del Sertoli)
Lo stadio del tumore del testicolo dipende dalla sua dimensione e dalla eventuale diffusione agli organi vicini, ai linfonodi o agli organi lontani. Generalmente, è facilmente curabile anche quando si sia propagato al di là del testicolo. A seconda del tipo e dello stadio del tumore, si possono utilizzare diverse cure, da sole o in combinazione tra loro. L'intervento chirurgico che prevede l'asportazione di uno o entrambi i testicoli, detto orchiectomia, ha un ruolo importante ed è effettuato attraverso una piccola incisione nella parte bassa dell'addome. Nel corso dello stesso intervento chirurgico si può inserire una protesi di silicone con caratteristiche di forma e consistenza simili a quelle di un testicolo normale. In caso di diffusione del tumore nei linfonodi, si può effettuare anche la cosiddetta linfoadenectomia retroperitoneale che permette l'asportazione chirurgica dei linfonodi situati nell'addome. Possono essere indicate anche la radioterapia o la chemioterapia. Prima di iniziare le cure, se si desidera programmare una gravidanza, è consigliabile parlarne con il medico curante e valutare l'opportunità di conservare lo sperma, congelandolo per poterlo utilizzare in futuro.
Sintomi
Il sintomo più comune del tumore del testicolo è la comparsa di gonfiore o di un nodulo di dimensioni variabili nello scroto. Tuttavia, non sempre queste alterazioni sono un segno di tumore. Altre malattie non tumorali, come il varicocele (una condizione caratterizzata da gonfiore dei vasi sanguigni) e le cisti nei tubuli (chiamati epididimo) posti al di sopra del testicolo sono cause comuni di noduli e rigonfiamenti testicolari. Tali sintomi, però, non dovrebbero mai essere sottovalutati e qualsiasi anomalia allo scroto dovrebbe essere sottoposta alla visita del medico curante. È comune il riscontro di un ritardo di 2-3 mesi nella diagnosi del tumore del testicolo dovuto a imbarazzo nel farsi visitare dal medico o a una diagnosi iniziale di infiammazione (epididimite, orchiepididimite) curata con antibiotici. È importante ricordare che la probabilità di guarire completamente dipende dalla tempestività della diagnosi, ossia prima si scopre il tumore e maggiore è la probabilità di guarigione.
Il tumore al testicolo può anche causare altri sintomi, tra cui:
- dolore sordo o dolore acuto al testicolo o allo scroto, che possono andare e venire
- sensazione di pesantezza allo scroto
- durezza del testicolo
In circa il 5% delle persone con tumore al testicolo, le cellule tumorali possono dare origine a metastasi, ossia a cellule tumorali che si diffondono dalla zona in cui si sono formate a un'altra parte del corpo. Le metastasi possono raggiungere i linfonodi, ghiandole che compongono il sistema linfatico, dell'addome o dei polmoni. Meno comunemente, le metastasi possono raggiungere il fegato, il cervello o le ossa.
I sintomi che si manifestano in seguito alla formazione delle metastasi del tumore ai testicoli possono includere:
- tosse persistente (a volte con presenza di sangue)
- disturbi respiratori
- nodulo o gonfiore del collo
- mal di schiena lombare
Cause
Il fattore di rischio più riconosciuto è la permanenza di un testicolo nella cavità addominale (condizione detta criptorchidismo) a causa della mancata discesa nella borsa scrotale, entro il primo anno di vita. Ciò aumenta la probabilità di sviluppare il tumore del testicolo di circa 2,5-11 volte.
Altri fattori di rischio, anche se non tutti ancora verificati con certezza, sono:
- la presenza di elevati valori ormonali durante la gravidanza
- avere già avuto un tumore al testicolo
- familiari con tumori del testicolo
- sviluppo anormale del testicolo
- esposizione a radiazioni ionizzanti per lavoro
- avere una rara condizione genetica, la sindrome di Klinefelter
Va, inoltre, ricordata la frequente associazione dei tumori del testicolo ad anomalie più o meno gravi nella produzione dello sperma, fino ad arrivare all'infertilità.
Diagnosi
Non sono del tutto chiare le cause che portano allo sviluppo del tumore al testicolo ma sono stati identificati una serie di fattori di rischio che predispongono allo sviluppo della malattia.
È importante che gli uomini imparino a fare l'autopalpazione del testicolo per scoprire eventuali anomalie prima possibile. La diagnosi precoce consente di aumentare la probabilità di successo della cura. Anche se la maggior parte dei noduli dello scroto non è dovuta alla presenza di un tumore, qualora si rilevino dei cambiamenti nella sua struttura è opportuno farsi visitare al più presto dal medico di famiglia che valuterà i sintomi, la storia clinica e i testicoli. Per esaminare i testicoli, il medico potrebbe usare una fonte luminosa posta dietro lo scroto per controllare se la luce penetra. Spesso, la luce riesce a passare attraverso un accumulo di liquido ma non può attraversare un nodulo solido, come un tumore.
Se il medico curante sospetta la presenza di un nodulo tumorale potrebbe prescrivere ulteriori indagini:
Ecografia scrotale
L'ecografia scrotale è un esame indolore che utilizza le onde sonore ad alta frequenza per produrre un'immagine della parte interna del testicolo. Nel corso di un'ecografia scrotale, il medico potrà determinare la posizione, la dimensione e la struttura del nodulo e potrà sapere se è situato nel testicolo o fuori di esso ma all'interno dello scroto, e se la sua natura è solida o liquida. Un nodulo pieno di liquido o la presenza di liquido attorno al testicolo sono, di solito, anomalie benigne. Un nodulo solido potrebbe essere canceroso con maggiore probabilità.
Analisi del sangue
Per diagnosticare il tumore del testicolo può essere necessario effettuare anche degli esami del sangue per rilevare la quantità di alcuni marcatori tumorali. Essi includono:
- AFP (alfa-feto proteina)
- HCG (gonadotropina corionica umana)
- LDH (lattato deidrogenasi), pur non essendo un marcatore specifico per il tumore ai testicoli, indica il grado di attività del tumore
Anche se i livelli di questi marcatori nel sangue rientrano nei valori normali, non si può escludere la possibilità di avere il tumore ai testicoli.
Esame istologico
La conferma della presenza di tumore ai testicoli si ottiene con l'esame di una parte del nodulo al microscopio (biopsia). Nella maggior parte dei casi l'unico modo di esaminare un nodulo testicolare è di rimuovere completamente il testicolo. La combinazione dell'ecografia e della ricerca dei marcatori tumorali nel sangue, di solito, è sufficiente per diagnosticare il tumore. Eseguire una biopsia potrebbe danneggiare il testicolo e provocare la diffusione del tumore nello scroto, area che, di solito, non ne è colpita.
Il medico specialista, se è relativamente certo che il nodulo sia maligno, consiglierà di rimuovere chirurgicamente tutto il testicolo con una metodica detta orchiectomia. L'asportazione di un solo testicolo non influenza, generalmente, la vita sessuale o la capacità di avere figli.
In quasi tutti i casi, sono necessari ulteriori esami per verificare se il tumore sia diffuso ad altri organi. Quando ciò accade, di solito, colpisce i linfonodi, situati nella parte posteriore dell'addome, o i polmoni.
Pertanto, il medico potrebbe prescrivere una radiografia al torace per verificare eventuali segni del tumore. È possibile anche che richieda una TAC (tomografia assiale computerizzata), una metodica di diagnostica per immagini che sfrutta le radiazioni ionizzanti (raggi X) e consente di riprodurre sezioni ed elaborazioni tridimensionali di tutto il corpo.
In alcuni casi, può essere eseguito un tipo diverso di scansione, noto come risonanza magnetica (RM), che prevede l'utilizzo di campi magnetici per la produzione di immagini trasmesse su un monitor televisivo. La RM permette al medico di verificare la possibile presenza di tumori in altre parti del corpo. Sia il campo magnetico generato dal magnete che le onde elettromagnetiche emesse dalle bobine non provocano assolutamente nessun problema alla persona che si sottopone all'indagine, l'unico inconveniente potrebbe essere rappresentato dal fastidioso rumore, generato dalla macchina, durante l'esecuzione dell'esame.
Terapia
Il tumore al testicolo, nella maggior parte dei casi, è facilmente curabile anche se è in uno stadio avanzato, ossia se si è diffuso ad altri organi. La scelta delle cure dipende dal tipo di tumore (seminoma o non-seminoma), dallo stadio e dalla sua localizzazione, dall'età e dallo stato di salute della persona.
Quando il tumore è diagnosticato in fase iniziale ed è limitato al testicolo (stadio I), la chirurgia (orchiectomia) rappresenta la cura più efficace. L'intervento di orchiectomia è effettuato in anestesia generale attraverso una piccola incisione inguinale e prevede, di solito, l'asportazione del testicolo e del funicolo spermatico (sia nei seminomi sia nei non seminomi) e l'inserimento di una protesi che consente di mantenere l'aspetto estetico. La vita sessuale e la possibilità di avere figli non sono, in genere, compromessi a meno che siano rimossi entrambi i testicoli. Si tratta di un evento molto raro e in circa 1 caso su 50 è possibile che il secondo testicolo sia tolto in un secondo momento. In questi casi, la fertilità può essere preservata, conservando in una banca del seme, su richiesta della persona operata, il liquido seminale raccolto prima dell'intervento. La maggior parte delle persone alle quali è stato tolto un solo testicolo, ha livelli normali di testosterone. Se dovessero manifestarsi problemi al secondo testicolo, o debbano essere rimossi entrambi, è possibile che si manifestino sintomi causati dalla carenza di testosterone (stanchezza, aumento di peso, perdita del desiderio sessuale, ridotta crescita della barba, disfunzioni erettili). In questi casi la somministrazione di testosterone ripristina tali funzioni.
Talvolta, per i seminomi in stadio I è opportuno completare la cura con una breve radioterapia, una procedura che usa fasci ad alta energia, quali raggi X e protoni, per eliminare le cellule tumorali. Gli effetti collaterali della radioterapia includono: arrossamento e dolore della pelle (simile a una scottatura solare), nausea, diarrea e stanchezza. Questi sintomi sono temporanei e scompaiono dopo la fine del trattamento.
Negli stadi più avanzati (II, III e IV stadio), vale a dire quando sono presenti metastasi ai linfonodi dell'addome, oppure in altri organi, è necessaria la chemioterapia. La chemioterapia consiste nell'assunzione di farmaci (che possono essere iniettati o presi per bocca) che eliminano le cellule tumorali. La scoperta, negli anni ’50, del farmaco chemioterapico denominato cisplatino e, successivamente, dell'etoposide ha radicalmente cambiato la storia del tumore del testicolo che, da allora, è divenuta a elevatissima curabilità. Nella chemioterapia si possono usare farmaci singoli o in combinazione tra loro e, generalmente, sono somministrati per infusione endovenosa. Nella maggior parte dei casi, con la chemioterapia si ottengono ottimi risultati. La cura si può effettuare in regime di day-hospital oppure di ricovero.
Gli effetti indesiderati della chemioterapia dipendono principalmente dal tipo e dal dosaggio dei farmaci e possono includere: vomito, nausea, perdita dei capelli, dolore e ferite alla bocca, perdita dell'appetito, fiato corto, affaticamento, problemi ai polmoni, ronzio alle orecchie (detto acufene), sanguinamento o lividi alla pelle, globuli bianchi bassi, diminuzione delle difese contro le infezioni, danno ai reni, intorpidimento e formicolio nelle mani e nei piedi, infertilità. La quantità e la qualità degli spermatozoi nel testicolo sano si riducono, temporaneamente, in corso di chemioterapia. Per i primi due anni molti cromosomi presenti negli spermatozoi sono alterati ed è, pertanto, consigliato di evitare il concepimento per via naturale per evitare che possano verificarsi aborti e gravi malformazioni alla nascita. Tutti gli effetti indesiderati sono, generalmente, temporanei e migliorano dopo la fine della terapia. La fertilità, di solito, si recupera dopo uno/due anni.
A volte, la chemioterapia è utilizzata per ridurre le dimensioni del tumore prima dell'intervento chirurgico. In caso di diffusione del tumore ai linfonodi dell'addome (nei casi di non seminoma) è necessaria la loro eliminazione chirurgica (linfoadenectomia retroperitoneale, RPLND) eseguita in anestesia generale. In alcuni casi, i nervi vicini ai linfonodi possono essere danneggiati e portare alla eiaculazione del seme nella vescica, invece che all'esterno (si parla di eiaculazione retrograda), con conseguente infertilità. Anche in questi casi, la crioconservazione del seme in una banca del seme può essere raccomandata prima dell'intervento chirurgico.
Anche se il tumore è stato completamente curato, c'è il rischio di recidiva, ossia che il tumore ritorni ed è, quindi, necessario effettuare dei controlli periodici (visite, esami strumentali e dosaggio dei marcatori tumorali) per diversi anni dopo il termine della terapia. I controlli saranno più ravvicinati nei primi due anni, quando il rischio di recidiva è maggiore, e meno frequenti successivamente.
Prevenzione
Non essendo note con certezza le cause del tumore al testicolo, è difficile dare indicazioni per una prevenzione efficace. Si può solo consigliare di non fumare e di seguire una dieta sana, equilibrata e di limitare l'assunzione di alcol.
L'autopalpazione è raccomandata per permettere la diagnosi del tumore in una fase iniziale ed è consigliato di sottoporsi a maggiori controlli in presenza dei fattori di rischio più noti: la mancata discesa di uno o di entrambi i testicoli nella sacca scrotale (condizione detta criptorchidismo), familiari con tumori del testicolo e l'esposizione a radiazioni ionizzanti (leggi la Bufala).
Complicazioni
Le complicazioni più frequentemente associate all'intervento chirurgico dipendono dal tipo di metodica utilizzata.
L'intervento di orchiectomia, ossia di rimozione di un solo testicolo, non comporta complicazioni particolari purché l'altro testicolo sia normalmente funzionante. L'orchiectomia bilaterale è associata a sterilità e a mancata produzione di testosterone con conseguente necessità, se si vogliono avere figli, di crioconservazione del seme nella banca del seme e di trattamento ormonale sostitutivo. Una possibile complicazione dell'intervento chirurgico per rimuovere i linfonodi (linfadenectomia retroperitoneale) è l'infertilità da eiaculazione retrograda in cui la potenza sessuale è normalmente mantenuta ma al momento dell'orgasmo lo sperma, anziché fluire all'esterno, refluisce in vescica per essere poi eliminato con le urine. Le probabilità di incorrere in una eiaculazione retrograda aumentano con l'ampiezza dell'intervento. In caso di interventi meno estesi è possibile utilizzare una tecnica chirurgica meno invasiva in grado di risparmiare i nervi.
Vivere con
Il tumore del testicolo insorge spesso in età giovanile e per affrontarlo al meglio è importante conoscere la malattia e le cure disponibili. Se si cercano informazioni on line, fare particolare attenzione alla loro provenienza e affidabilità; si consiglia di fidarsi delle informazioni provenienti da ospedali, istituzioni pubbliche e facoltà mediche di chiara fama.
Mantenere un atteggiamento positivo può contribuire all'efficacia di tutte le cure. Il sostegno della famiglia e degli amici è di fondamentale importanza anche per affrontare le terapie proposte. Può essere utile un supporto psicologico e anche la partecipazione a gruppi di sostegno psicologico e di auto-mutuo aiuto in cui si possano conoscere altre persone che vivano la stessa esperienza. La malattia porta dei cambiamenti nella vita privata della persona e di tutte le persone vicine che, a loro volta, potrebbero avere bisogno di un sostegno psicologico.
Curare l'alimentazione è importante per affrontare al meglio le terapie che si dovranno seguire. L'aiuto di un dietologo o di un nutrizionista potranno essere preziosi.
Per maggiori informazioni sui centri di supporto psicologico, ci si può rivolgere al proprio medico curante, alla ASL di appartenenza oppure consultare la pagina web dell'Associazione Italiana Malati di Cancro, parenti e amici.
Link approfondimento
Associazione Italiana per la Ricerca sul Cancro (AIRC). Tumore dei testicoli
Associazione Italiana Malati di Cancro, parenti e amici (AIMaC). Tumore al testicolo
Prossimo aggiornamento: 26 Gennaio 2024




























