Introduzione
Il termine neurofibromatosi si riferisce a un gruppo di malattie genetiche rare incluse nel più esteso gruppo delle cosiddette sindromi neurocutanee, vale a dire quelle condizioni genetiche caratterizzate principalmente da un interessamento della cute e del sistema nervoso.
A oggi le neurofibromatosi comprendono la Neurofibromatosi 1 (NF1), la Neurofibromatosi 2 (NF2) e le schwannomatosi (SCHWN1 e SCHWN2). Le schwannomatosi 1 e 2, di recente individuazione, sono caratterizzate entrambe dalla presenza di tumori multipli della guaina esterna di rivestimento nei nervi periferici e/o più raramente dei nervi cranici (schwannomi) in assenza di altre manifestazioni cliniche. Invece, le neurofibromatosi 1 e 2 sono poco somiglianti sul piano clinico, nonostante siano indicate con lo stesso nome.
Tra le varie forme di neurofibromatosi, la NF1 è la malattia più comune, con una prevalenza di circa 1 caso su 3.000. Il gene responsabile della NF1 è localizzato sul braccio lungo del cromosoma 17 e controlla la produzione di una proteina, la neurofibromina, il cui funzionamento anomalo è responsabile delle manifestazioni della malattia.
Esiste una certa variabilità di presentazione della malattia: alcune persone ne sono colpite in modo lieve e hanno una buona qualità di vita, altre presentano la forma grave e possono sviluppare nel corso della loro vita vari tipi di tumori o complicazioni; ciò può anche accadere all'interno di un singolo gruppo familiare.
La Neurofibromatosi 2 (NF2) è molto più rara, si stima 1 caso ogni 33.000. Il quadro clinico (manifestazioni e disturbi) è molto diverso rispetto alla NF1 (sono presenti, infatti, quasi esclusivamente tumori multipli del sistema nervoso centrale e/o periferico) ed è causata da mutazioni del gene NF2, localizzato sul cromosoma 22.
In Italia le neurofibromatosi sono inserite nell'elenco delle malattie rare esenti dal costo del ticket (DPCM 12 gennaio 2017 - allegato 7) con il codice RBG010.
Per avere informazioni sulla malattia, sulle modalità per ottenere l'esenzione, sui centri clinici per l'accertamento (diagnosi) e la cura della Rete nazionale malattie rare e sulle associazioni dei pazienti, è possibile rivolgersi al Telefono Verde Malattie Rare (TVMR) dell'Istituto Superiore di Sanità. Il numero 800.89.69.49 - gratuito su tutto il territorio nazionale - è attivo dal lunedì al venerdì dalle 9,00 alle 13,00.
A livello europeo la Neurofibromatosi tipo 1 è studiata all’interno di ERN Genturis (European Reference Network for genetic Tumor Risk Syndromes) dedicato alle malattie metaboliche rare. Scopo del Network è armonizzare a attuare standard per le migliori pratiche cliniche e diagnostiche, migliorare l'equità delle prestazioni di assistenza negli Stati membri, ridurre i tempi di diagnosi, offrire formazione e istruzione specialistica, sviluppare servizi di sanità elettronica, sviluppare linee guida per l'assistenza, promuovere la ricerca traslazionale e clinica e condividere dati di alta qualità.
Sintomi
Clinicamente la Neurofibromatosi 1 (NF1) è caratterizzata da tre tipi di manifestazioni:
- segni clinici principali, sono i disturbi e i sintomi che sono presenti nella grande maggioranza degli individui malati e fanno parte dei criteri diagnostici insieme ad alcune tra le complicazioni tipiche della malattia
- segni clinici minori, sono presenti solo in una certa percentuale d'individui malati e non rientrano ad oggi tra i criteri per accertare la malattia
- complicazioni, sono variabili e poco frequenti ma spesso gravi e invalidanti
Segni clinici principali della Neurofibromatosi tipo 1
I segni clinici principali della Neurofibromatosi tipo 1 (NF1) comprendono:
- macchie cutanee color caffè-latte, costituiscono il segno più comune, essendo presenti nel 95% delle persone con NF1. Le macchie si sviluppano quasi sempre alla nascita o si manifestano entro il primo anno d'età. Durante l'infanzia la maggior parte dei bambini con NF1 presenta almeno sei macchie color caffè latte di circa 5 millimetri di grandezza che, in genere, aumentano di dimensioni con il progredire dell'età. Il numero delle macchie non è associato alla gravità della malattia; inoltre, avere poche macchie di questo tipo, non vuol dire necessariamente sviluppare la malattia: esse, infatti, sono normalmente presenti in 1 su 10 persone sane
- lentigginosi, un altro segno comune è costituito dalla presenza di macchie caffellatte di piccole dimensioni (simili alle lentiggini) in determinate aree del corpo, come le ascelle, l'inguine e sotto il seno
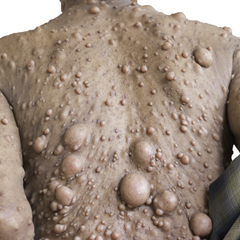
- neurofibromi, i più comuni sono quelli cutanei, sono formazioni nodulari rilevate, compaiono intorno alla pubertà e sono quasi sempre presenti nelle persone adulte con NF1. Sono tumori benigni che si sviluppano a partire dalle cellule di rivestimento dei nervi (le cellule di Schwann) e alterano la struttura del nervo stesso sovvertendola dall'interno. Possono variare di dimensione, da rilievi leggeri sulla pelle fino a raggiungere la dimensione di un pisello o anche più (penduli) e presentare una colorazione violacea. Il loro numero può variare e possono ricoprire più parti del corpo. La quasi totalità dei noduli cutanei non provoca disturbi né dolore. I noduli, tuttavia, possono apparire anti estetici, causare irritazione della pelle per lo sfregamento sugli abiti o provocare prurito (perché liberano una sostanza, l'istamina, che dilata i piccoli vasi sanguigni). Una varietà di neurofibromi colpisce i nervi periferici più grandi (neurofibromi nodulari o sottocutanei) e può provocare dolori o causare difficoltà nella percezione delle sensazioni o nel movimento (deficit sensitivi e/o motori). Nel caso in cui i neurofibromi siano localizzati lungo il nervo e le sue ramificazioni, sono definiti “plessiformi” e causano abitualmente dolore, debolezza, intorpidimento o effetti da compressione sulle parti vicine e/o sugli organi interni quali, ad esempio, la vescica o l'intestino
- noduli di Lisch, piccoli accumuli di cellule che compaiono intorno alla pubertà nell'iride (ovvero la parte dell'occhio che circonda la pupilla e che determina il colore dell'occhio). Sono visibili dall'oculista con la lampada a fessura o, assai raramente, a occhio nudo (in persone con l'iride di colore chiaro). Si presentano come noduli rotondeggianti, rilevati, di colore giallo-marrone. Non causano alcun disturbo alla vista, compaiono abitualmente intorno agli 8 anni d'età e sono presenti in una grandissima proporzione di adulti con NF1
Segni clinici minori
I segni clinici minori non fanno parte, ad oggi, dei criteri per accertare (diagnosticare) la malattia ma quando presenti possono contribuire a far sospettare la NF1. Tra questi figurano:
- macrocefalia, in altre parole la circonferenza cranica superiore alla media
- statura leggermente più bassa della media
- malformazioni toraciche (ad esempio, petto carenato/sporgente o incavato)
- ipertelorismo (aumento della distanza tra i due occhi)
- piccoli angiomi della pelle prevalentemente localizzati nel tronco o nella coscia
Complicazioni
Le complicazioni della malattia sono presenti in una minoranza di persone malate; si manifestano soprattutto entro i primi anni di vita e, comunque, in determinati periodi della vita.
Tra le prime complicazioni a essere visibili vi sono:
- manifestazioni ortopediche che riguardano soprattutto la colonna vertebrale (scoliosi da anomalie di crescita e posizione di alcune vertebre; 10-20% dei bambini)
- displasia con pseudoartrosi delle ossa lunghe, che riguarda circa il 2% dei bambini con NF1. A seguito di una crescita anomala dell'osso, si formano piccole aree ossee più sottili, più incurvate e più deboli strutturalmente che possono andare incontro più facilmente a fratture: queste ultime a seguito di un anomalo processo di riparazione ossea non formano un callo osseo normale. Di conseguenza, non si verifica l'unione dei frammenti ossei e si manifestano alterazioni della lunghezza e della forma dell'osso
- mancanza di vitamina D, alcune persone con NF1 hanno valori molto bassi di vitamina D, necessaria al tessuto osseo per formare bene la sua struttura. Essa viene prodotta dal corpo quando è esposto alla luce del sole e si trova in alcuni alimenti come il latte, lo yogurt e il pesce grasso
Altre complicazioni includono:
- disturbi dell'apprendimento e del comportamento, alcuni bambini con la NF1 sviluppano problemi di apprendimento e di comportamento causati dall'alterazione della proteina prodotta dal gene della NF1 (la neurofibromina). Essa è di vitale importanza in alcuni processi che si svolgono all'interno delle cellule del sistema nervoso centrale deputate all'apprendimento, alla memoria ed al comportamento. Circa il 60% dei bambini (e poi degli adulti) ha una difficoltà d'apprendimento di grado variabile. I bambini con NF1 e difficoltà ad apprendere, possono avere un quoziente d'intelligenza (QI) normale (valore medio 100) o poco al di sotto della norma. I disturbi dell'apprendimento sono facilmente evidenziabili, specie quando il bambino inizia ad andare a scuola o a frequentare i programmi pre-scolari, e in parte trattabili con specifiche terapie scolastiche di supporto. Possono comportare un rendimento scolastico più basso, con prestazioni più scarse nella lettura e nella compitazione (ovvero l'atto di pronunciare una parola lentamente distinguendo e pronunciando separatamente singole lettere o sillabe) rispetto alla matematica. Si possono avere anche disturbi nell'articolazione della parola (fonazione) specie nella pronuncia dei suoni nasali. Nel 40% circa dei casi, sono presenti difficoltà nella coordinazione dei movimenti. Per quanto riguarda il comportamento, circa la metà di tutti i bambini con NF1 presenta anche un deficit dell’attenzione, spesso isolato e solo a volte con iperattività, che comporta problemi di durata dell'attenzione, della concentrazione e del controllo degli impulsi spesso associato a disturbi della memoria a breve termine
- neurofibroma plessiforme, è la complicazione più frequente dopo i disturbi d'apprendimento. È caratterizzato dalla comparsa di neurofibromi multipli di consistenza molle e di dimensioni variabili. La cute sovrastante appare spesso più scura e più spessa. Abitualmente le lesioni più gravi, molto estese e sfiguranti, compaiono entro i primi due anni di vita e sono localizzate principalmente al collo e, a volte, al volto oppure possono svilupparsi all'interno dell'addome o della zona pelvica (basso ventre).
In età successive possono interessare altre sedi causando danni estetici e funzionali minori. Il neurofibroma plessiforme è una lesione estesa che colpisce un ampio tratto di nervo deformandolo a tal punto da formare il tipico aspetto vermiforme con numerosi noduli detti a corona di rosario all'interno di una massa tortuosa. Alcune volte, i neurofibromi plessiformi possono trasformarsi in tumori maligni delle guaine nervose dei nervi periferici
Altri organi ed apparati possono essere interessati dalle complicazioni della NF1:
- sistema nervoso, alcune persone con NF1 soffrono di mal di testa, sebbene non sia un disturbo specifico per la NF1. È molto importante escludere che il mal di testa rappresenti un segno di tumore del sistema nervoso
- convulsioni, assai raramente sono legate alla NF1. Hanno una frequenza di circa 3-4% (vale a dire un po’ più elevata rispetto alla popolazione generale). Il decorso e la risposta alla terapia sono simili a quelli delle convulsioni nella popolazione generale
- tumori al cervello, sono più frequentemente gliomi. Possono comparire più spesso nelle vie ottiche, nel tronco cerebrale e nel cervelletto. Circa il 5% delle persone con NF1 sviluppa un tumore, che può anche non causare disturbi (asintomatico). Alcuni tumori, in relazione alla parte del sistema nervoso in cui si sviluppano, possono causare dei sintomi come cambiamento della personalità, debolezza a una sola parte del corpo e difficoltà di equilibrio e di coordinazione
- tumori delle vie ottiche, circa il 15% dei bambini con NF1 sviluppa un tumore del nervo ottico. Il nervo ottico è localizzato sul retro di ciascun occhio e ha la funzione di inviare le informazioni visive dall'occhio al cervello (lobi occipitali). Questo tipo di tumore è detto glioma ottico (OPG). Maggiormente a rischio per questo tipo di tumore sono i bambini in età scolare. Molti OPG sono piccoli tumori che crescono lentamente e non causano disturbi (sintomi) apprezzabili. Altri OPG sono a crescita veloce e possono dare problemi alla vista inclusi: riduzione della visione, alterata percezione dei colori, restringimento del campo visivo, strabismo o sporgenza di un occhio rispetto all'altro. I bambini più piccoli potrebbero essere incapaci di riferire i problemi alla vista, quindi i genitori dovranno fare attenzione a piccoli segnali indiretti. Il miglior modo per verificare l'eventuale comparsa di un glioma ottico, è di sottoporre il bambino a visita oculistica almeno una volta l'anno
- gliomi del tronco cerebrale e cerebellari, presentano maggiori difficoltà per un eventuale intervento neurochirurgico di rimozione ma, nella quasi totalità dei casi, non causano disturbi e non evolvono nel tempo. Tuttavia, vanno monitorati in maniera molto continua
- tumore maligno delle guaine dei nervi periferici (MPNST), è uno dei problemi più seri che si possa verificare nelle persone con NF1. È stimata una probabilità del 5-10% che tale complicazione possa manifestarsi nel corso della vita di una persona con NF1; nella maggior parte dei casi ciò può accadere tra i 20 e i 30 anni d'età, più raramente in altre fasce d'età (inclusa l'età pediatrica o quella più adulta). Il tumore maligno si sviluppa, abitualmente, a partire da un neurofibroma plessiforme preesistente, ma può anche manifestarsi sin dall'inizio come una lesione maligna.
I disturbi (sintomi) e/o i segni del MPNST che devono destare l'attenzione delle persone con NF1, o dei familiari, e indurre a chiedere la consulenza dello specialista, includono:- cambiamento dell'aspetto e della consistenza del neurofibroma, da soffice a duro
- crescita improvvisa in un preesistente neurofibroma
- dolore persistente, che dura da diversi giorni/settimane e che compare anche durante la notte
- disturbi (sintomi) improvvisi e non presenti in precedenza, debolezza, intorbidimento, formicolio di braccia e gambe
- perdita del controllo urinario e intestinale
- difficoltà a respirare e a deglutire
- ipertensione arteriosa, è presente nel 6% delle persone con NF1, più frequentemente è causata da stenosi dell'arteria renale (ossia da un restringimento progressivo dell'arteria che irrora il rene con conseguente sviluppo, da parte del rene, di sostanze che aumentano il flusso ematico verso il rene stesso); da un tumore della ghiandola surrenale (feocromocitoma), vale a dire di quella ghiandola endocrina che è posta sopra il rene e produce normalmente sostanze che aumentano la pressione del sangue; da grave restringimento dell'arteria aorta. Raramente, sono stati riscontrati dilatazioni (aneurismi) o compressioni esterne (tumori) dell'arteria renale. Se la pressione più elevata non viene trattata farmacologicamente, potrebbe causare serie complicazioni nelle persone che ne soffrono. Per questa ragione, ai bambini e agli adulti con NF1, è raccomandato di eseguire controlli regolari della pressione sanguigna
- NF1 e gravidanza, la maggior parte delle donne con NF1 hanno gravidanze normali. In alcuni casi, il numero dei neurofibromi potrebbe aumentare a causa dei cambiamenti ormonali. È necessario, quindi, essere seguite da specialisti che conoscano bene la malattia, oppure contattare il medico specialista per la NF1 presso cui si è in cura
Cause
La Neurofibromatosi di tipo 1 (NF1) è causata da mutazioni del gene chiamato NF1. I geni contengono le informazioni che determinano tutte le caratteristiche dell'essere umano. Una mutazione genetica è un cambiamento permanente nella sequenza di DNA che costituisce il gene stesso. Il gene NF1 è responsabile della produzione di una proteina, chiamata neurofibromina, che in condizioni normali controlla, inibendola, la crescita delle cellule ed è importante in diverse vie metaboliche intracellulari di svariati tessuti (ad esempio, tessuto osseo, tessuto nervoso). Il difetto del gene NF1 causa un cattivo funzionamento della neurofibromina che non essendo più in grado di controllare efficacemente la crescita di alcuni tipi di cellule, ne provoca una crescita anomala (ad esempio, tumori benigni, displasia dei tessuti) oppure, non riuscendo più a intervenire normalmente nei circuiti intracellulari, ne altera la funzione (ad esempio, difficoltà d'apprendimento) e causa le manifestazioni della malattia.
La NF1 segue un modello di ereditarietà detto autosomico dominante, in altre parole è sufficiente che uno dei due genitori possieda un solo gene difettoso (ossia una sola copia difettosa del gene presente in uno dei due cromosomi 17 normalmente presenti nelle cellule umane) per trasmettere ai figli la malattia. In circa la metà dei casi di NF1, il gene mutato è trasmesso da un genitore al figlio. Maschi e femmine hanno la stessa probabilità di sviluppare la malattia. Tuttavia, la gravità non è sempre ereditaria. Per esempio, un bambino può avere una forma lieve di NF1, anche se ha ereditato la malattia da uno dei genitori che ha disturbi (sintomi) più gravi.
Mutazione spontanea
Nell'altra metà dei casi di NF1, la mutazione del gene responsabile della malattia non è ereditata da alcuno dei genitori ma si forma spontaneamente, negli spermatociti o negli ovuli, appena prima del concepimento (mutazione sporadica). Non è chiaro quale sia la causa o se ci siano fattori che fanno aumentare il rischio della mutazione. Se il bambino ha sviluppato la NF1 a seguito di una mutazione spontanea, è altamente improbabile che ulteriori figli della coppia sviluppino la malattia. Una persona con NF1 sporadica, può trasmettere la malattia ai propri figli con la stessa probabilità di chi ha la forma ereditaria.
Diagnosi
La Neurofibromatosi di tipo 1 (NF1) di solito è accertata (diagnosticata) sulla base di segni e disturbi (sintomi) abbastanza tipici. Per diagnosticarla è utile fare riferimento alla presenza di due o più dei seguenti segni/sintomi:
- sei o più macchie caffè-latte, più grandi di 5 millimetri nei bambini o di 15 millimetri negli adulti
- lentiggini nell'area delle ascelle o intorno all'inguine
- due o più neurofibromi (noduli sopra o sotto pelle), o un neurofibroma plessiforme (ovvero che si sviluppa lungo le ramificazioni dei nervi)
- un tumore del nervo ottico (glioma ottico), che può causare disturbi visivi
- due o più piccole macchie marroni nell'iride (la parte colorata dell'occhio), conosciute come noduli di Lisch
- anomalie ossee, come incurvamento della parte inferiore della gamba
- familiari malati di NF1 (storia familiare)
Di solito, è più semplice accertare (diagnosticare) la NF1 nell'adulto e nei bambini più grandi ed è più difficile scoprirla nel bambino piccolo, per l'assenza di segni clinici che compaiono in età successive.
Ulteriori accertamenti
Per controllare nel tempo (monitorare) la malattia è consigliabile eseguire, con frequenza da definire con lo specialista di riferimento, le seguenti indagini:
- misurazione della pressione sanguigna
- ecografia degli organi addominali-pelvici
- elettrocardiogramma (ECG) e ecocardiogramma
- visita oculistica
- elettroencefalogramma (EEG), indicato in caso di valutazione di eventi convulsivi
- risonanza magnetica, permette di ottenere immagini dettagliate dei tessuti molli del corpo e del sistema nervoso
Test genetici
Il test genetico si esegue, nell'ambito della consulenza genetica, con un semplice prelievo di sangue. Nella quasi totalità dei casi consente di identificare la mutazione del gene NF1 responsabile della malattia.
Prima e durante la gravidanza
Sarebbe opportuno che le coppie con familiari malati di NF1 che desiderino avere un figlio si rivolgessero ad un genetista per ricevere informazioni sulle caratteristiche del gene NF1, sul rischio di ricorrenza all'interno del nucleo familiare e sulla possibilità di accertare la malattia prima della nascita (diagnosi prenatale) mediante:
- prelievo delle cellule dei villi coriali (CVS), effettuato solitamente a partire dalla 10 settimana di gravidanza
- amniocentesi, eseguita durante le settimane dalla 15ma alla 20ma di gravidanza
I test non sono in grado di prevedere la gravità della malattia, infatti anche laddove il genitore presenti una forma grave della NF1, il figlio potrebbe sviluppare una forma lieve.
Diagnosi genetica pre-impianto (PDG)
Per le coppie a rischio di avere un figlio con NF1, la diagnosi genetica pre-impianto potrebbe essere una possibilità da prendere in considerazione. La PDG viene eseguita a seguito della fertilizzazione in vitro (IVF), tecnica tramite cui vengono prelevati gli ovuli dalle ovaie della donna per fertilizzarli in laboratorio mediante lo sperma del partner. Dopo pochi giorni, gli embrioni che si sviluppano vengono analizzati per il gene della NF1 e quelli che non hanno la mutazione del gene NF1, vengono trasferiti nell'utero.
Terapia
Le persone con NF1 hanno bisogno di essere prese in carico da una squadra di specialisti della malattia.
La maggior parte dei bambini con NF1 dovranno fare, una volta l'anno, controlli che includono:
- attento esame della pelle, per valutare la comparsa di nuovi neurofibromi o modifiche di quelli già esistenti
- esame della vista, ad entrambi gli occhi
- esame dello sviluppo osseo, per verificare l'eventuale presenza di scoliosi o fratture ossee guarite male
- misurazione della pressione sanguigna
- misurazione del livello di sviluppo fisico del bambino
- valutazione dei progressi scolastici del bambino, come le abilità nel leggere, scrivere, risolvere problemi e nella comprensione
Quando il bambino diventa grande dovrebbe continuare a sottoporsi a controlli annuali ma, con il tempo, imparerà a monitorare la propria salute tanto da sapere quando chiedere aiuto. Tuttavia, se dovessero comparire problemi di salute complessi tra un controllo e l'altro, dovrà rivolgersi immediatamente allo specialista di riferimento.
Problemi della pelle
Macchie caffè latte
Di solito non c’è bisogno di trattamento. Talvolta le macchie svaniscono con l'avanzare dell'età. Il trattamento con il laser è inutile se le macchie sono numerose. Se il bambino è stressato dalla presenza delle macchie, una scelta potrebbe essere quella di nasconderle con il make-up. Si vendono in farmacia speciali make-up camuffanti, per ricoprire le macchie della pelle.
Neurofibromi
I neurofibromi di piccole dimensioni non richiedono un trattamento. Tuttavia, si può scegliere di trattarli, se sono particolarmente spiacevoli alla vista e causano stress emotivo, oppure se sono causa di irritazione, prurito o dolore. Nella maggior parte dei casi, è necessaria la chirurgia plastica. Il chirurgo prima elimina il neurofibroma e poi ripara la pelle.
I piccoli neurofibromi, invece, possono essere eliminati con la chirurgia laser. I risultati di questi trattamenti chirurgici sono solitamente buoni e la maggior parte delle persone restano soddisfatte sebbene la procedura possa lasciare cicatrici o possano occasionalmente verificarsi ritardi nella guarigione delle ferite.
Neurofibromi plessiformi
La chirurgia di neurofibromi dolorosi, che si sviluppano nelle ramificazioni dei nervi, può diventare complicata perché questo tipo di tumore, spesso, si diffonde nel tessuto adiacente esercitando una pressione su importanti strutture ossee.
Talvolta, a seguito del trattamento chirurgico, possono verificarsi danni ai nervi che possono causare perdita di sensibilità o incapacità di muovere una parte del corpo. Uno studio su un piccolo campione di 120 persone sottoposte a un trattamento chirurgico di asportazione del neurofibroma plessiforme, ha mostrato che il 5% di esse aveva riportato un danno al nervo.
È necessario, quindi, consultare lo specialista della NF1 per essere informati circa i rischi della rimozione chirurgica dei neurofibromi plessiformi.
Difficoltà nell'apprendimento
Se il bambino ha una difficoltà nell'apprendimento, è necessario rivolgersi alle autorità competenti sul territorio che dovranno occuparsi di elaborare il Progetto Educativo Individuale (PEI) sulla base della valutazione dei bisogni specifici del bambino con NF1. Il PEI, ad esempio, stabilisce il numero di ore a settimana dell'insegnante di sostegno assegnate al bambino. Il PEI sarà verificato annualmente. Allo stesso modo, dovrà essere stabilito il bisogno di ulteriore supporto da parte di altri professionisti, come un terapista del linguaggio, uno psicologo per l'educazione, un terapista occupazionale.
Problemi di comportamento
I disturbi del comportamento, come la sindrome da deficit dell’attenzione e iperattività (ADHD), possono essere trattati sia mediante farmaci (per esempio il metilfenidato), che aiutano a migliorare i tempi di attenzione e concentrazione, sia mediante la terapia comportamentale, che insegna al bambino ad usare strategie per migliorare il proprio comportamento.
Se il bambino presenta un disordine relativo alla comunicazione sociale, potrebbe essere anche necessario consultare uno specialista psicologo per una adeguata valutazione.
Pressione sanguigna elevata
Alcune persone riescono a controllare la pressione alta cambiando il proprio stile di vita, per esempio:
- riducendo il sale nella dieta
- facendo esercizio fisico regolare
- mantenendo il peso nella norma
- non fumando e moderando il consumo di alcol (per gli adulti)
Tuttavia, se la pressione rimane molto alta nonostante si seguano stili di vita sani, è necessario confrontarsi con un medico specialista per iniziare un trattamento farmacologico.
Tumori del nervo ottico
Se il bambino sviluppa un tumore nel nervo che collega l'occhio con il cervello, detto glioma ottico (OPG), ma non ha disturbi (asintomatico), non è necessario un trattamento immediato. Infatti, questo tipo di tumore, di solito, è molto piccolo e cresce lentamente.
Tuttavia, se il bambino ha un OPG, si dovrà sottoporre a regolari esami per controllare il tumore e nel caso di comparsa dei disturbi (sintomi), sarà opportuno ricorrere alla chemioterapia con lo scopo di ridurre il tumore.
Problemi ossei
Scoliosi
Se il bambino sviluppa una spina dorsale curva (scoliosi), il trattamento dipenderà dalla gravità della curvatura. Infatti, i casi lievi non richiedono necessariamente un trattamento, poiché la spina dorsale del bambino potrebbe migliorare da sola con il tempo. I casi moderati, invece, si possono curare facendo indossare al bambino un busto ortopedico disegnato in modo da correggere la posizione della spina dorsale nel tempo. La chirurgia può essere utilizzata per i casi più gravi di scoliosi, al fine di correggere la posizione delle ossa della colonna vertebrale.
Pseudoartrosi
La chirurgia può essere usata anche per trattare le fratture dell'osso guarite male che impediscono il normale movimento (pseudoartrosi). Le possibili opzioni di chirurgia sono: ricongiungere i due pezzi dell'osso usando viti e aste metalliche o fare un trapianto di osso. Il trapianto di osso consiste nella riparazione di una parte dell'osso prendendo una piccola sezione di osso da un'altra parte del corpo. La porzione di osso trapiantato crescerà nelle ossa in cui viene inserito.
In un piccolo numero di casi, in cui sono coinvolti gli arti, non è possibile riparare l'osso, ma è necessario amputare una sezione di arto in modo da recuperare la sua normale funzione. Le persone con la pseudoartrosi dovrebbero essere sempre inviate allo specialista ortopedico per il trattamento delle complicazioni.
Problemi al sistema nervoso
Tumori
I tumori che si sviluppano nel cervello o nel sistema nervoso non sempre causano disturbi (sintomi), ma possono impedire le normali funzioni del corpo. I trattamenti necessari riguardano la chirurgia, i farmaci o, in alcuni casi, la radioterapia (ovvero onde ad elevata energia utilizzate per uccidere le cellule tumorali).Tuttavia, la radioterapia potrebbe aumentare il rischio di sviluppare il cancro. Perciò questo trattamento dovrebbe essere usato solo se necessario e dopo aver consultato il medico specialista nella NF1.
Epilessia
L'epilessia può essere trattata con l'uso di farmaci che aiutino a ridurre la frequenza degli attacchi.
Tumore maligno della guaina del nervo periferico
Se si sviluppa un tumore maligno da un neurofibroma che ricopre il nervo (detto tumore maligno della guaina del nervo periferico o MPNST), di solito ne è raccomandata la rimozione chirurgica. La radioterapia e la chemioterapia, eseguite dopo l'intervento chirurgico, possono ridurre il rischio che il tumore si ripresenti di nuovo, sebbene ci sia incertezza riguardo alla loro efficacia.
Tumori di Glomus
I tumori di Glomus sono benigni e si formano intorno al letto delle unghie delle dita delle mani o dei piedi, causando talvolta una colorazione violacea. Essi potrebbero causare un forte dolore del dito in caso di urti, cambi di temperatura, o di una pressione sull'unghia. Questo tumore qualche volta viene identificato con la risonanza magnetica e può essere rimosso chirurgicamente.
Trial clinici e cure innovative
Nel 2020 negli Stati Uniti è stato approvato un nuovo farmaco con principio attivo selumetinib (già farmaco orfano, indicato per il trattamento di bambini di età pari o superiore a 2 anni con neurofibromatosi di tipo 1, NF1). Si tratta di un inibitore della chinasi approvato specificamente per le persone con neurofibromi plessiformi sintomatici e non operabili. Nel 2021 il farmaco è stato approvato dalla Commissione Europea.
Bibliografia
Friedman JM, Adam MP, Ardinger HH, Pagon RA, Wallace SE, Bean L, Gripp KW, Mirzaa GM, Amemiya A. Neurofibromatosis 1. 1998 Oct 2 [updated 2022 Apr 21]. In: GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993–2022 (Inglese)
Anderson MK, Johnson M, Thornburg L, Halford Z. A Review of Selumetinib in the Treatment of Neurofibromatosis Type 1-Related Plexiform Neurofibromas [Sintesi]. The Annals of pharmacotherapy 2022; 56(6): 716-726
Giugliano T, Santoro C, Torella A, Del Vecchio Blanco F, Grandone A, Onore ME, Melone MAB, Straccia G, Melis D, Piccolo V, Limongelli G, Buono S, Perrotta S, Nigro V, Piluso G. Clinical and Genetic Findings in Children with Neurofibromatosis Type 1, Legius Syndrome, and Other Related Neurocutaneous Disorders. Genes (Basel). 2019; 10(8): 580
Prossimo aggiornamento: 02 Maggio 2024




























