Introduzione
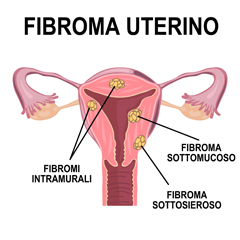
I fibromi dell'utero sono formazioni tumorali benigne, noti anche come miomi uterini o leiomiomi. Sono molto frequenti (circa il 30% delle donne ne soffre nel corso della vita) dopo i 30 anni anche se, raramente, possono comparire prima. I fibromi sono masse costituite da tessuto muscolare e fibroso e sono caratterizzati da dimensioni variabili, da pochi centimetri fino alla grandezza dell’utero. In base alle diverse localizzazioni possono dare fastidi come, ad esempio, mestruazioni molto abbondanti o non dare alcun segno della loro presenza. È consigliabile, quindi, anche in assenza di disturbi, sottoporsi a controlli ginecologici annuali come forma di prevenzione.
I principali tipi di fibromi sono:
- fibromi intramurali, tipo più comune di fibroma che si sviluppa nella parete muscolare dell'utero
- fibromi sottosierosi, si sviluppano al di fuori della parete dell'utero e possono diventare molto grandi
- fibromi sottomucosi, compaiono nello strato muscolare sottostante il rivestimento interno dell'utero e crescono nella sua cavità
In alcuni casi, i fibromi sottosierosi o sottomucosi sono attaccati all'utero mediante un cordone sottile; in questi casi sono chiamati peduncolati.
Sintomi
Sebbene molte donne non avvertano alcun fastidio (sintomo), alcuni fibromi uterini possono provocare dolore e disturbi (sintomi) di diverso tipo:
- sanguinamento molto intenso con forti dolori durante le mestruazioni
- anemia
- sanguinamento nel periodo intermestruale (tra una mestruazione e la successiva), sensazione di pesantezza nella zona inferiore della pancia (addome). Talvolta questo disturbo (sintomo) è definito dai medici pressione pelvica
- frequente bisogno di urinare (causato dal fibroma che preme sulla vescica)
- dolore o fastidio durante i rapporti sessuali
- mal di schiena nella zona lombare
- problemi riproduttivi, come infertilità e aborti multipli
- problemi ostetrici come, ad esempio, maggiore probabilità di partorire utilizzando il taglio cesareo
Se i disturbi sono intensi o durano nel tempo è consigliabile rivolgersi subito al proprio medico curante per valutare insieme eventuali cure farmacologiche o chirurgiche.
Cause
Si ritiene che alcuni fattori possano essere associati alla crescita del fibroma:
- ormoni estrogeni e progesterone perché spesso i fibromi sono molto ricchi di recettori per questi ormoni
- diversi ormoni della crescita
- predisposizione genetica
Altri fattori che possono favorire lo sviluppo di un fibroma uterino:
- quantità eccessive di ferro rispetto al fabbisogno giornaliero
- carenza di vitamina D
- condizioni di vita stressanti
È probabile che i fibromi siano causati da molti e diversi fattori che possono interagire tra loro.
Di solito, si sviluppano durante il periodo in cui una donna è fertile (dai 16 ai 50 anni di età circa), quando i livelli di estrogeni sono ai massimi livelli, e tendono a ridursi quando gli estrogeni diminuiscono come avviene dopo la menopausa. Si ritiene, inoltre, che si presentino più spesso nelle donne in sovrappeso o obese perché l'eccesso di peso aumenta il livello di estrogeni nel corpo. Le donne che hanno avuto figli hanno un minor rischio di sviluppare i fibromi e le probabilità diminuiscono ulteriormente in relazione al numero di gravidanze avute nel corso della vita.
Diagnosi
A volte i fibromi sono scoperti casualmente durante gli esami ginecologici annuali di controllo (esami di routine) o nel corso di indagini per l’accertamento (diagnosi) di altri problemi di salute. Se il medico curante sospetta la presenza di un fibroma uterino, chiederà di effettuare degli approfondimenti specifici per confermarne la presenza o individuare altre possibili cause ai disturbi (sintomi) riferiti.
Tra le principali indagini da eseguire:
- ecografia, che rappresenta la tecnica strumentale maggiormente utilizzata. È una metodica non invasiva che utilizza ultrasuoni (onde sonore) emessi da particolari sonde appoggiate sulla pelle della persona che si sottopone all'esame, per visualizzare organi, ghiandole, vasi sanguigni, strutture sottocutanee, muscolari e tendinee di numerose parti del corpo.
Durante l'ecografia sull’area da esaminare è applicato un apposito gel, non tossico, che migliora la trasmissione degli ultrasuoni attraverso il corpo.
I tipi di ecografia da utilizzare per diagnosticare i fibromi sono due:- ecografia addominale, che consiste nell'applicazione e nello spostamento della sonda sulla pelle dell’addome per indagare l’utero
- ecografia transvaginale, che consiste nell'inserimento di una piccola sonda all'interno della vagina per vedere la struttura, le dimensioni e la forma dell’utero e l’eventuale presenza del fibroma
- isteroscopia, tecnica che permette di visualizzare le pareti interne dell'utero. È eseguita introducendo attraverso la vagina una piccola telecamera, posta all'estremità di un sottile strumento (l’isteroscopio), e facendola proseguire fino a raggiungere l'utero dopo averne distese le pareti con del gas (anidride carbonica) o con del liquido, solitamente soluzione fisiologica. La procedura potrà essere eseguita in anestesia totale o locale. Alcune donne potrebbero avere dei crampi durante l’esecuzione dell’esame. L'isteroscopia è utilizzata più spesso per cercare fibromi localizzati all'interno dell'utero (fibromi della sottomucosa)laparoscopia, basata sull'utilizzo del laparoscopio, un piccolo telescopio dotato di una luce e una telecamera ad una estremità, inserito nell'addome attraverso una piccola incisione effettuata dal chirurgo. La telecamera trasmette immagini della parte interna dell'addome o del bacino ad uno schermo televisivo. Il laparoscopio consente di esaminare gli organi e i tessuti che si trovano all'interno dell’addome o del bacino permettendo di individuare i fibromi uterini. È effettuata in anestesia totale
- biopsia, prelievo di una piccola quantità di tessuto (biopsia) dal fibroma, durante l'isteroscopia o la laparoscopia, per analizzarlo al microscopio (esame istologico)
Terapia
Se i fibromi non provocano disturbi, o se i fastidi causati sono lievi e non limitano in modo significativo le attività quotidiane, la cura (terapia) farmacologica non è necessaria. I fibromi, spesso, si riducono di dimensioni dopo la menopausa e i disturbi, in genere, diventano più lievi o scompaiono del tutto. In alcuni casi, il ginecologo può prescrivere farmaci di natura ormonale, da prendere per bocca o attraverso un dispositivo intrauterino. In altri casi ancora, il medico può consigliare di sottoporsi all’intervento chirurgico per eliminare il fibroma. Si tratta di una decisione da prendere dopo aver compreso bene e valutato insieme al medico i rischi e i vantaggi collegati all’intervento.
Le cure da poter effettuare per il fibroma uterino sono diverse e variano in base alla gravità dei disturbi (sintomi) e agli effetti desiderati. Sono disponibili terapie farmacologiche per la riduzione dei sintomi, cure ormonali per la diminuzione delle dimensioni, terapie chirurgiche e non chirurgiche:
Cure per ridurre i sintomi:
- sistema intrauterino levonorgestrel (LNG-IUS), piccolo dispositivo di plastica a forma di T, collocato all'interno dell'utero, che rilascia lentamente l'ormone progestinico levonorgestrel. L’ormone blocca la rapida crescita delle cellule dell'utero riducendo l’intensità dei sanguinamenti. Gli effetti collaterali associati all'impiego del LNG-IUS includono:
- sanguinamento irregolare che può durare per più di sei mesi
- acne
- mal di testa
- riduzione della tensione del tessuto del seno
- in alcuni casi, assenza del ciclo mestruale
- acido tranexamico ad azione antiemorragica, farmaco in compresse che, bloccando i piccoli vasi sanguigni presenti sul rivestimento dell'utero, riduce del 50% le perdite di sangue. Le compresse di acido tranexamico vanno prese tre o quattro volte al giorno, durante la fase mestruale del ciclo, per un massimo di quattro giorni. La cura dovrà essere interrotta se i disturbi (sintomi) non dovessero migliorare nell'arco dei tre mesi successivi all'inizio della terapia. L'acido tranexamico non riduce le probabilità di rimanere incinta. Gli effetti indesiderati (effetti collaterali) che potrebbero verificarsi sono due: dolori allo stomaco e diarrea
- farmaci anti-infiammatori, i farmaci anti-infiammatori non steroidei (FANS), come l'ibuprofene e l'acido mefenamico, possono essere presi tre volte al giorno a partire dal primo giorno del flusso mestruale fino all'arresto dell'emorragia o fino a quando il flusso di sangue si sia ridotto a livelli tollerabili. I FANS agiscono diminuendo la produzione delle prostaglandine, sostanze che aumentano nei periodi in cui la donna ha un flusso sanguigno troppo intenso. I farmaci anti-infiammatori hanno anche un’azione antidolorifica ma nessuna proprietà anticoncezionale. Due possibili effetti collaterali dei FANS sono: problemi allo stomaco e diarrea
- pillola contraccettiva estro-progestinica, contiene un’associazione dei due principali ormoni femminili (steroidei), gli estrogeni e il progesterone. Il tipo di molecole associate e il rapporto tra le quantità di ormoni caratterizzano le differenti pillole attualmente disponibili. La pillola, come contraccettivo, agisce principalmente bloccando l’ovulazione e provocando un ispessimento del muco del collo dell’utero e un assottigliamento della mucosa dell’utero, l'endometrio, che diventa meno adatta all'eventuale impianto di un ovulo.
In genere, l’uso della pillola nelle donne con fibromi è in grado di ridurre il sanguinamento e, in alcuni casi, di aiutare a ridurre il dolore durante il periodo mestruale. Ulteriori consigli sulla pillola contraccettiva sono forniti dal medico ginecologo - progestinico orale, l’impiego di una forma sintetica di progesterone (ormone sessuale femminile) per bocca (via orale) può contribuire a ridurre i periodi emorragici del flusso mestruale. Di solito, è assunta una compressa al giorno (dal 5° al 26° giorno del ciclo mestruale). Il progestinico orale rallenta la crescita delle cellule del rivestimento dell'utero. Non costituisce una forma di contraccezione ma può ridurre la probabilità di concepire un figlio. I principali effetti indesiderati (effetti collaterali) dei progestinici per bocca sono l'aumento di peso, una maggiore tensione e dolore del tessuto mammario e la comparsa di acne
- progesterone iniettabile, il progesterone è disponibile anche sotto forma di iniezioni per la cura dei sanguinamenti molto abbondanti (menorragia). Agisce impedendo che le cellule che rivestono l'utero crescano rapidamente.
- aumento di peso
- anemia anche grave
- sanguinamento irregolare
- periodi di assenza del flusso mestruale (amenorrea)
- disturbi (sintomi) premestruali come gonfiore, aumento della ritenzione dei liquidi e dolore al seno
Terapia non chirurgica dei fibromi uterini (per ottenere la riduzione delle loro dimensioni)
- analoghi ormonali delle gonadotropine (GnRHas), farmaci, tra cui l'acetato di goserelina, somministrati per iniezione. Agiscono modificando l’azione della ghiandola pituitaria, situata nella parte inferiore del cervello, per arrestare la produzione di estrogeni da parte delle ovaie. I GnRHas interrompono il ciclo mestruale ma non costituiscono una forma di contraccezione e non riducono la fertilità (ossia la capacità di rimanere incinta) dopo aver interrotto la terapia. Possono contribuire a diminuire l'abbondante flusso sanguigno causato dalla presenza del fibroma. I GnRHas, talvolta, sono utilizzati anche per ridurre le dimensioni dei fibromi prima della loro rimozione con l’intervento chirurgico. Possono causare anche una serie di disturbi (sintomi) simili alla menopausa, periodo fisiologico in cui il ciclo mestruale termina e la donna non è più fertile. Potrebbero, infatti, verificarsi:
- vampate di calore
- aumento della sudorazione
- rigidità muscolare
- secchezza vaginale
- ulipristal acetato, nuovo metodo di cura dei fibromi che causano disturbi (sintomi) moderati o gravi. È consigliato solo per le donne oltre i 18 anni di età. La cura prevede l'assunzione di una compressa per bocca una volta al giorno per una durata massima di tre mesi. Durante questo periodo, la donna dovrebbe avere una riduzione del sanguinamento con sollievo dai disturbi (sintomi) dolorosi e i fibromi dovrebbero diminuire di dimensione
Interventi chirurgici
Gli interventi chirurgici per eliminare i fibromi sono effettuati, in genere, qualora i disturbi (sintomi) siano particolarmente gravi e i farmaci non siano stati efficaci nel curarli. Gli interventi chirurgici possono essere di diverso tipo:
- isterectomia, consiste nella rimozione dell'utero ed è consigliata in presenza di fibromi di grandi dimensioni o qualora si siano verificati episodi di sanguinamento molto gravi, che abbiano determinato forti anemie, e non si desideri avere figli. L'isterectomia può essere eseguita per via vaginale o per via mini-invasiva, eseguita praticando 3-4 incisioni del diametro di 5 millimetri (mm.) sulla pancia (addome). Secondo la tecnica utilizzata, può essere effettuata una anestesia spinale o epidurale, tecnica con cui si addormenta solo la parte inferiore del corpo, oppure l'anestesia totale che addormenta completamente la persona da operare. Dopo l’intervento, in genere, si deve rimanere in ospedale per alcuni giorni ma per recuperare completamente le forze potrebbero essere necessarie circa 6-8 settimane. Gli effetti indesiderati (effetti collaterali) dell’isterectomia possono includere la menopausa precoce e la perdita del desiderio sessuale, effetto che di solito compare solo se siano state rimosse anche le ovaie. L’isterectomia previene definitivamente la comparsa di fibromi
- miomectomia, prevede l’eliminazione dei fibromi dalle pareti dell’utero lasciando quest'ultimo intatto. Può essere considerata un’alternativa all’intervento di isterectomia qualora si desideri avere figli. La miomectomia, tuttavia, non è adatta a tutti i tipi di fibroma. Secondo le loro dimensioni e la loro posizione, potrà essere eseguita mediante tecniche di chirurgia mininvasiva oppure tramite le procedure di chirurgia classica che prevedono un'unica grande incisione sulla pancia. Gli interventi di miomectomia sono effettuati in anestesia totale e, di solito, dopo l’operazione è necessario rimanere in ospedale per un paio di giorni ed è consigliabile stare a riposo per diverse settimane. L’intervento è efficace per i fibromi ma non esclude la possibilità che possano ripresentarsi. Se ciò dovesse accadere sarà necessario sottoporsi ad un nuovo intervento chirurgico
- resezione isteroscopica, prevede l’eliminazione dei fibromi attraverso l’impiego di un telescopio sottile (isteroscopio) e di piccoli strumenti chirurgici. La procedura può essere utilizzata per rimuovere i fibromi presenti all'interno della struttura muscolare dell’utero (sottomucosi) ed è consigliata per le donne che desiderino avere dei figli. Non sono necessarie incisioni perché l'isteroscopio è inserito nell'utero attraverso la vagina. L'intervento è spesso eseguito in anestesia generale ma può essere impiegato anche un anestetico locale. Di solito, è possibile tornare a casa lo stesso giorno dell'intervento, a volte potrebbero verificarsi dei crampi, ma solo per poche ore. Potrebbe comparire anche un piccolo sanguinamento vaginale che, in genere, cessa in poche settimane
- morcellazione isteroscopica, si tratta di una nuova procedura che prevede l’inserimento nell’utero, attraverso la vagina, di un isteroscopio e, successivamente, di uno strumento chiamato morcellatore utilizzato per tagliare e rimuovere il tessuto fibroso presente nell'utero. L’intervento è eseguito in anestesia generale o spinale e, di solito, è possibile tornare a casa lo stesso giorno. La morcellazione è una procedura molto recente e, per questo motivo, i dati sulla sua efficacia a lungo termine e sulla sua sicurezza sono ancora insufficienti
Interventi non chirurgici
Esistono anche cure non chirurgiche e non farmacologiche da poter utilizzare per i fibromi uterini:
- embolizzazione dell'arteria uterina (UAE), procedura alternativa agli interventi di isterectomia o miomectomia raccomandata alle donne con fibromi di grandi dimensioni.
La UAE è effettuata da un radiologo. Blocca i vasi sanguigni che alimentano i fibromi, costringendoli a ridursi. Consiste nell’iniezione di una speciale soluzione in un piccolo tubo (catetere) inserito in un vaso sanguigno della gamba e guidato, per mezzo dei raggi X, fino all'utero. La procedura è eseguita in anestesia locale. Di solito, è necessario rimanere in ospedale un giorno o due dopo l'intervento ed è consigliabile riposare almeno per una o due settimane - ablazione endometriale, prevede la rimozione del rivestimento dell'utero. È utilizzata, principalmente, per ridurre sanguinamenti abbondanti nelle donne senza fibromi ma può anche essere usata per eliminare piccoli fibromi presenti nella mucosa dell'utero. Il rivestimento dell'utero può essere eliminato in vari modi: utilizzando l'energia laser, un filo circolare riscaldato oppure un fluido caldo in un palloncino. La procedura può essere effettuata sia in anestesia locale che generale. È abbastanza veloce (circa 20 minuti) e, in genere, è possibile tornare a casa il giorno stesso. Possono verificarsi sanguinamento vaginale (anche per 3 o 4 settimane) e dolori alla pancia per un paio di giorni dopo l'intervento. Dopo essersi sottoposti all’ablazione endometriale si potrebbero avere problemi per una gravidanza e si potrebbero verificare degli aborti spontanei
- procedure guidate dalla risonanza magnetica (RM), comprendono altre due tecniche, relativamente nuove per eliminare i fibromi, che utilizzano la risonanza magnetica (RM):
- ablazione laser percutanea guidata da RM
- terapia transcutanea con ultrasuoni focalizzati guidata da RM
Prevenzione
Spesso i fibromi non causano disturbi (sintomi) e sono scoperti durante una ecografia di controllo effettuata nel corso di una visita ginecologica annuale. Se si hanno sanguinamenti intensi associati ad anemia, si raccomanda di consultare il proprio medico di base e/o il ginecologo perché potrebbero essere causati da uno o più fibromi.
Bibliografia
NHS. Fibroids (Inglese)
Mayo Clinic. Uterine fibroids (Inglese)
Eunice Kennedy Shriver National Institute of Child Health and Human Development (NICHD). Uterine fibroids (Inglese)
Prossimo aggiornamento: 11 Marzo 2022




























