Introduzione
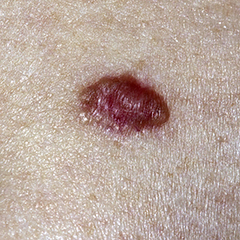
Il basalioma o carcinoma a cellule basali (BCC) è un tumore della pelle che origina dalla trasformazione maligna delle cellule localizzate nello strato più profondo dell’epidermide.
A differenza dal melanoma, che origina dai melanociti ed è molto aggressivo, il basalioma si sviluppa localmente e tende a rimanere circoscritto e a non diffondersi a distanza (metastasi) se non molto raramente (0.003-0.5% dei basaliomi).
È il più diffuso tra i tumori cutanei che, a loro volta, rappresentano la forma maligna più frequente (15,2%) tra tutti i tumori nell'uomo e la seconda (14,8%), dopo il tumore del seno, nella donna.
In Italia, escludendo il melanoma, 8 tumori della pelle su 10 sono basaliomi. Nel 95% dei casi si manifestano in persone di età superiore ai 40 anni. La popolazione anziana, in genere di sesso maschile, è quella più colpita. Il numero di nuovi casi (incidenza) è del 30% circa più elevato negli uomini rispetto alle donne. Anche se sono stati osservati casi di basalioma nei bambini, lo sviluppo di questo tumore prima dei 20 anni è un evento molto raro.
I basaliomi si manifestano soprattutto nelle parti del corpo più esposte al sole: viso, cuoio capelluto, orecchie, collo, spalle e schiena (dorso) e risultano più frequenti negli individui con la pelle chiara. Le scottature, conseguenti all’esposizione ai raggi solari durante l’infanzia e l’adolescenza, sembrano avere un ruolo di rilievo nello sviluppo del basalioma in età adulta. Pertanto, oltre ad essere una prevenzione necessaria per tutti, proteggere la pelle dal sole è particolarmente importante, nei bambini e nei ragazzi.
Sintomi
Nella fase iniziale, il basalioma raramente provoca disturbi (sintomi) significativi che possano far pensare al suo sviluppo come, ad esempio, la comparsa o il cambiamento dell'aspetto di macchie, o di piccole formazioni, presenti sulla pelle.
Nelle fasi successive, quando lo stadio di sviluppo è più avanzato, il basalioma può sanguinare e provocare prurito, o dolore, presentandosi in forme simili a:
- scottatura persistente e tendente ad allargarsi (forma eritematosa)
- lenticchia dura al tatto e dal colore rosato (forma nodulare)
- ferita che non guarisce (forma ulcerata)
- neo o lentiggine (forma pigmentata)
- macchia in rilievo tendente a crescere (forma a placche)
- cicatrice dalla forma irregolare (forma sclerodermiforme)
In ogni caso è bene non sottovalutare gli eventuali cambiamenti dell’aspetto della pelle, in particolare se compare una ferita che non guarisce e tende a sanguinare, poiché può essere un segnale della presenza di un tumore.
Cause
Il basalioma può essere provocato da diversi fattori di origine ambientale, costituzionale, familiare o essere determinato dal contatto con sostanze chimiche. Tuttavia, tra le varie cause, la prolungata esposizione ai raggi ultravioletti (UVA e UVB) del sole e l'utilizzo di lettini e lampade solari rappresentano il principale fattore di rischio, soprattutto nelle persone che sono state molto esposte a tali radiazioni in età giovanile, in particolare prima dei 18 anni (leggi la Bufala).
Oltre ad un'eccessiva esposizione ai raggi ultravioletti, i fattori che aumentano il rischio di sviluppo del basalioma sono:
- contatto con l'arsenico
- esposizione a radiazioni ionizzanti
- insufficienza del sistema di difesa dell'organismo (sistema immunitario) dovuta all'assunzione di farmaci cosiddetti immunosoppressori (medicinali utilizzati dopo i trapianti), o a malattie come, ad esempio, l’AIDS
- alcune cure per la psoriasi
- familiari che hanno già avuto il basalioma (storia familiare per la malattia)
- alcune anomalie genetiche
- avere la pelle molto chiara
- avere più di 50 anni
- essere di sesso maschile
Diagnosi
Per accertare (diagnosticare) la presenza di un basalioma, gli esami disponibili sono:
- visita dermatologica
- epiluminescenza (tecnica non invasiva che consente di osservare e riprendere le immagini di una formazione sospetta per la loro valutazione da parte del medico)
- biopsia (prelievo di una piccola parte della formazione sospetta)
Durante la visita dermatologica il medico valuta se sulla pelle siano presenti macchie o formazioni che potrebbero far sospettare la presenza di un tumore. Dopo averle osservate a occhio nudo, le ispeziona con l'epiluminescenza (o dermatoscopia), un esame non invasivo che permette di studiare in modo approfondito le aree cutanee pigmentate e di riconoscere eventuali tumori della pelle, compreso il melanoma (Video).
L'esame consiste nell'osservazione, tramite uno strumento, delle zone sospette e permette la memorizzazione digitale delle immagini, in modo da poter seguire nel tempo gli eventuali cambiamenti. Non ha controindicazioni e non richiede alcun tipo di preparazione. Si tratta di un’indagine indolore adatta ad ogni età, sesso e condizione fisica, gravidanza compresa. Permette, inoltre, di ridurre o evitare l’esecuzione di interventi chirurgici inutili.
La biopsia consiste nel prelievo di una piccola quantità di tessuto da analizzare in laboratorio. È una procedura che si esegue in ambulatorio, in anestesia locale. In alcuni casi è possibile effettuare la biopsia e rimuovere il basalioma durante la stessa visita medica (biopsia escissionale).
È sempre consigliabile effettuare un autoesame della pelle che consenta di verificare se nei (nevi), macchie o formazioni (lesioni) si modifichino nel tempo. L'autoesame rappresenta la prima forma di controllo per prevenire e scoprire in fase iniziale (diagnosi precoce) i tumori cutanei e andrebbe praticato periodicamente (ogni 3-4 mesi).
Terapia
Il basalioma, soprattutto se eliminato o curato (trattato) nella fase iniziale del suo sviluppo, guarisce nella quasi totalità dei casi.
I trattamenti sono:
- chirurgia, il ricorso alla chirurgia rappresenta, generalmente, la prima scelta per questo tipo di malattia. In alcuni casi è sufficiente un intervento in anestesia locale, molto simile a una semplice biopsia cutanea, per asportare completamente il basalioma
- curettage e elettroessiccazione, tecnica che consiste nel raschiamento della lesione con un apposito strumento e nella successiva applicazione sulla zona residua di un ago elettrico che permette la distruzione delle eventuali cellule tumorali rimaste; questa procedura, indicata quando le dimensioni del basalioma siano ridotte, non consente di analizzare (esame istologico) il tessuto tumorale eliminato né di verificare la presenza di cellule tumorali sui suoi margini, perché si tratta di una tecnica “distruttiva”
- chirurgia di Mohs, consiste nella rimozione del tumore in anestesia locale procedendo all’asportazione di uno strato sottilissimo di tessuto per volta e alla sua analisi al microscopio: se si rileva la presenza di cellule tumorali si preleva un altro strato di tessuto, altrimenti si interrompe il trattamento. La tecnica di Mohs ha elevate specificità e sensibilità e permette di migliorare notevolmente l’aspetto estetico della pelle dopo l’intervento
- laserterapia a CO2 superpulsata, tecnica che comporta la distruzione del tessuto tumorale. La laserterapia può causare la formazione di cicatrici più chiare (ipopigmentazione) e atrofiche
- crioterapia, si utilizza soprattutto per eliminare il tumore in fase iniziale applicando sulla parte dell’azoto liquido che, provocandone il congelamento, distrugge le cellule tumorali. Dopo il trattamento si forma una bolla o una crosta che cade nell’arco di alcune settimane
- trattamenti locali (topici), si applicano farmaci chemioterapici, o medicinali che stimolano il sistema immunitario contro il tumore, in forma di crema o unguento, direttamente sulla zona colpita dal basalioma
- terapia fotodinamica (PDT), consiste nell’applicare sul tumore un farmaco liquido che, in poche ore, si accumula all’interno delle cellule tumorali rendendole sensibili ad alcuni tipi di luce. Successivamente la zona interessata è trattata con una luce apposita in grado di distruggere le cellule malate
- radioterapia e/o chemioterapia sistemica (cura farmacologica che raggiunge tutto l’organismo), non sono terapie utilizzate molto frequentemente per i carcinomi della pelle; la chemioterapia è utile nei casi in cui il tumore abbia raggiunto i linfonodi
Infine, per i malati adulti con tumori ad uno stadio avanzato, nei rarissimi casi in cui la chirurgia o la radioterapia non siano applicabili, sono stati di recente approvati dall'Agenzia Italiana del Farmaco (AIFA) medicinali mirati contro i meccanismi molecolari alterati.
Prevenzione
La principale strategia di prevenzione contro il basalioma e, in generale, contro tutti i tumori della pelle, consiste nel limitare l'esposizione ai raggi ultravioletti: evitare di prendere il sole nelle ore più calde della giornata, indossare cappello e occhiali scuri e utilizzare creme ad alta protezione (leggi la Bufala) avendo cura di applicarle più volte al giorno, in abbondante quantità, per assicurare una protezione completa e continua.
Questi accorgimenti valgono per tutti, ma in particolare per i bambini poiché hanno la pelle molto più sensibile ai danni causati dal sole.
L'utilizzo di lettini e lampade solari artificiali deve essere evitato.
Da evitare, inoltre, il contatto con alcune sostanze chimiche dannose, come l'arsenico, il catrame, il carbone o la paraffina, in grado di provocare l’insorgenza del basalioma.
Ai fini della prevenzione è bene effettuare un autoesame della pelle che consenta di accorgersi se nei (nevi), macchie o formazioni cutanee cambino di aspetto nel tempo. L'autoesame rappresenta la prima forma di controllo (screening) per prevenire o scoprire in fase iniziale (diagnosi precoce) i tumori della pelle e andrebbe praticato periodicamente (ogni 3-4 mesi) (leggi la Bufala).
Nel caso siano presenti nei, o macchie, gli elementi da considerare quando si esegue l'autoesame sono quattro:
- asimmetria (le macchie dalla forma irregolare sono più sospette di quelle con forma tondeggiante regolare)
- colore (nei o macchie con una colorazione non omogenea devono essere valutati dal medico)
- bordi (bordi irregolari e frastagliati possono far sospettare un tumore)
- dinamica (il cambiamento di colore, forma, dimensione, spessore nel tempo costituisce un campanello di allarme per il rischio di un eventuale tumore della pelle)
Vivere con
Considerando che il maggiore fattore di rischio per la comparsa del basalioma è l’esposizione ai raggi ultravioletti, l'avvertenza di limitare l'esposizione al sole vale anche nel caso in cui si sia già contratta la malattia. Va evitata l'esposizione al sole nelle ore più calde della giornata e, soprattutto, è importante proteggere sempre la cute con creme specifiche, in particolare se si ha la pelle chiara, riparare il capo con cappelli e indossare occhiali da sole.
Il basalioma è il tumore cutaneo più frequente e, nella maggior parte dei casi, è curato definitivamente con l'asportazione chirurgica ambulatoriale. Raramente, però, le lesioni che determina possono essere deturpanti, soprattutto se interessano il volto; in questi casi e, in particolare, nella fase successiva all'intervento, è ancora più importante utilizzare creme a protezione totale.
Non bisogna trascurare l'aspetto psicologico della malattia: molto spesso chi è colpito dal basalioma in una fase avanzata tende ad isolarsi e a nascondere le parti del corpo interessate dalla malattia compromettendo la propria vita sociale. Questo comportamento, però, rischia di creare un circolo vizioso: nascondersi e trascurarsi costituiscono, in alcuni casi, i motivi per cui si arriva ad avere una forma avanzata di tumore senza averla curata prima. In questi casi può essere d’aiuto una terapia psicologica mirata.
Dika E, Scarfì F, Ferracin M et al. Basal Cell Carcinoma: A Comprehensive Review. International Journal of Molecular Science. 2020; 21(15): 55-72
Hernandez LE, Mohsin N, Levin N et al. Basal cell carcinoma: An updated review of pathogenesis and treatment options. Dermatologic Therapy. 2022; 35(6): 1550
Fania L, Didona D, Morese R et al. Basal Cell Carcinoma: From Pathophysiology to Novel Therapeutic Approaches. Biomedicines. 2020; 8(11): 449
Prossimo aggiornamento: 23 Febbraio 2024




























