Introduzione
L'acromegalia è una malattia rara causata dall'eccessiva produzione dell'ormone della crescita, conosciuto anche come GH (acronimo dall’inglese Growth Hormone), in età adulta.
L'ormone della crescita è secreto dalla ghiandola ipofisi e svolge diverse funzioni, agendo su ossa, cartilagini, muscoli e fegato attraverso la produzione di particolari sostanze responsabili dell'accrescimento osseo, quali le somatomedine (somatomedina-C o IGF1, acronimo dall’inglese Insulin-like Growth Factor).
L'ormone della crescita agisce anche direttamente sui tessuti producendo effetti metabolici, quali l'aumento dei trigliceridi e del glucosio nel sangue e stimolando la sintesi delle proteine nei tessuti. L'effetto finale, quindi, è quello di stimolare la "costruzione" di tessuti e organi.
Gli effetti del GH si manifestano diversamente in base all'età. Nel bambino la funzione principale dell'ormone della crescita è quella di regolare l'accrescimento in altezza. L'azione di stimolo sull'accrescimento termina dopo la saldatura delle cartilagini presenti all'estremità delle ossa lunghe. Negli adulti, il GH svolge importanti funzioni non più legate all'accrescimento ma al controllo del metabolismo di zuccheri, grassi e proteine.
In condizioni patologiche, cioè se la sintesi di GH è eccessiva, si possono manifestare due diverse patologie in base all'età.
Un'eccessiva produzione dell'ormone della crescita durante l'età che precede lo sviluppo sessuale (detta età pre-puberale) porta al gigantismo, una condizione caratterizzata da un esagerato sviluppo in altezza rispetto a individui della stessa etnia ed età.
Un'eccessiva produzione di GH in età adulta, cioè quando la crescita in altezza è cessata, dà luogo a una malattia denominata acromegalia. L'acromegalia di solito si scopre a distanza di 4-10 anni dal suo sviluppo tra i 20 e i 50 anni di età. Spesso, la causa della anormale produzione di GH è determinata da un adenoma ipofisario attivo, ossia da un tumore benigno dell'ipofisi che ha la capacità di produrre ormoni biologicamente attivi.
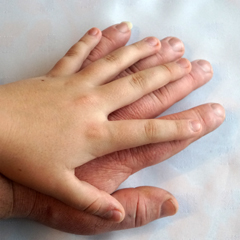
L'acromegalia (dal greco akros "estremità" e megalos "grande") provoca un aumento del volume delle estremità del corpo. La persona con acromegalia sviluppa lineamenti grossolani e un profondo cambiamento dell'aspetto: il naso si allarga e si ingrossa, gli zigomi diventano sporgenti, le labbra aumentano di dimensioni, la fronte sporge, le arcate sopraorbitali e la mandibola si ingrossano con inevitabile separazione dei denti e conseguente malocclusione. Inoltre, le dita diventano grosse, spesse e tozze, con ispessimento dei tessuti molli.
L'acromegalia può associarsi a complicazioni reumatiche, cardiovascolari, respiratorie e metaboliche.
In Italia l'acromegalia è inserita nell'elenco delle malattie croniche e invalidanti per cui è prevista l'esenzione dal costo del ticket (Allegato 8 del DPCM del 12 gennaio 2017), con codice 001.253.0. Per avere informazioni sulla malattia, conoscere l'iter per ottenere l'esenzione e le Associazioni dei pazienti è possibile rivolgersi al Telefono Verde Malattie Rare (TVMR) 800.89.69.49. Il numero è attivo dal lunedì al venerdì dalle 9,00 alle 13,00.
Ogni 1° novembre si celebra la Giornata mondiale dell'acromegalia con l'obiettivo di sensibilizzare l'opinione pubblica su questo tipo di patologia.
Sintomi
L'acromegalia è caratterizzata da lente e progressive alterazioni fisiche, associate a complicazioni sul piano scheletrico, respiratorio, cardiovascolare e metabolico.
I segni fisici caratteristici dell'acromegalia sono:
- ingrandimento di mani e piedi
- proliferazione dei tessuti molli
- ispessimento della pelle
- ingrossamento dei tratti del volto:
- aumento del volume nasale
- allargamento degli zigomi
- prognatismo, crescita della mandibola verso il basso e in avanti
- diastasi, aumento degli spazi interdentali
- labbra ispessite
- macroglassia, lingua aumentata di volume
Altri importanti disturbi (sintomi) possono essere:
- aumento della sudorazione
- affaticabilità
- cefalea (mal di testa)
- aumento del peso
- sindrome del tunnel carpale
- ipertensione (pressione arteriosa alta)
- apnee notturne ostruttive, dovute ad accrescimento dei tessuti molli delle vie respiratorie
- ridotta secrezione di ormoni che stimolano le ovaie e i testicoli, e conseguente compromissione delle funzioni sessuali e della fertilità
- eccesso di insulina nel sangue
Con il tempo l'eccesso di GH porta ad altri disturbi e conseguenze:
- dolore alle articolazioni
- voce rauca e profonda
- visione offuscata o ridotta
- artrite degenerativa della colonna vertebrale
- polipi gastrointestinali iperplasici e neoplasie
- aumento del volume degli organi interni:
- ghiandole salivari
- gozzo, ingrossamento della tiroide
- cardiomegalia, ingrossamento del cuore
- epatomegalia, aumento di volume del fegato
- splenomegalia, ingrossamento della milza
I segni caratteristici dell'acromegalia hanno un'evoluzione molto lenta, tanto che né chi ne soffre né i familiari riescono a percepirli e la diagnosi della malattia spesso tarda ad arrivare, anche oltre 4-10 anni dall'inizio dei disturbi.
Cause
La secrezione eccessiva dell'ormone della crescita (in inglese Growth Hormone, GH) è generalmente determinata da un adenoma ipofisario attivo, ossia un tumore benigno dell'ipofisi che produce ormoni biologicamente attivi. Raramente l'acromegalia è causata da tumori esterni all'ipofisi: ad esempio tumori del polmone, del pancreas o del surrene inducono la produzione di GH o stimolano l'ipofisi a produrlo.
La secrezione eccessiva di GH dopo lo sviluppo sessuale, quindi, dopo la saldatura delle ossa lunghe, determina una crescita solo delle estremità e dei tessuti cartilaginei e un aumento di volume degli organi interni.
La maggior parte dei disturbi dell'acromegalia è dovuta a eccessivi livelli di ormone della crescita ma alcuni disturbi (sintomi) come il mal di testa o i problemi della vista dipendono direttamente dal fatto che l'adenoma ipofisario può premere sui nervi a esso vicini.
L'adenoma dell'ipofisi si classifica in base alle sue dimensioni, come:
- microadenoma, se non supera i 10 millimetri di diametro
- macroadenoma, se è più grande di 10 millimetri di diametro
Il volume dell'adenoma, oltre alla quantità di ormoni secreti, è importante per poter scegliere la terapia più adeguata.
Diagnosi
Quando il medico sospetta la presenza di acromegalia, in una prima fase prescrive delle analisi del sangue per misurare i livelli di ormone della crescita (GH) e di IGF1 (acronimo dall'inglese Insulin-like Growth Factor o somatomedina-C). Se tali esami risultano alterati si procede con la misura del GH dopo test da carico orale di glucosio. Il test consiste nel bere una soluzione di glucosio contenente 75 gr di zucchero e nel misurare i livelli di GH a distanza di 30, 60, 90 e 120 minuti dall'assunzione di glucosio. Se dopo 120 minuti, i livelli di GH sono alti rispetto ai valori normali, si conferma la presenza di acromegalia.
Per individuare l'adenoma, la sua localizzazione e le dimensioni, viene prescritta una risonanza magnetica (RM) con mezzo di contrasto della zona dell'ipofisi.
Nel 75% dei casi si tratta di macroadenomi ipofisari.
Terapia
L'acromegalia viene generalmente trattata con successo ma la diagnosi precoce e il trattamento rapido sono importanti per prevenire il peggioramento dei disturbi e ridurre la possibilità che possano verificarsi complicazioni.
La terapia di prima scelta è rappresentata dall'intervento chirurgico. Se la persona non può essere operata o se con l'intervento non è stato rimosso tutto l'adenoma, si possono utilizzare terapie farmacologiche; se i farmaci non sono efficaci, si ricorre alla radioterapia.
Intervento chirurgico
L'intervento chirurgico viene effettuato in centri specializzati e da chirurghi esperti nelle malattie dell'ipofisi. La chirurgia è efficace nella maggior parte delle persone e può curare completamente l'acromegalia. Nei casi di adenoma ipofisario di piccole dimensioni, la chirurgia ha maggiori probabilità di successo; se il tumore è troppo grande per essere eliminato completamente, potrebbe essere necessario un altro intervento o un ulteriore trattamento con farmaci o radioterapia.
L'intervento chirurgico avviene in anestesia generale: un tubicino lungo e sottile fornito di luce e videocamera viene inserito attraverso un piccolo taglio all'interno del naso o dietro il labbro superiore per poter accedere all'ipofisi. Gli strumenti chirurgici vengono fatti passare attraverso la stessa apertura e utilizzati per rimuovere l'adenoma ipofisario.
La rimozione del tumore dovrebbe ridurre immediatamente i livelli di ormone della crescita e alleviare la pressione sui tessuti circostanti. Spesso, le caratteristiche del viso iniziano a tornare alla normalità e il gonfiore migliora entro pochi giorni.
I rischi dell'intervento chirurgico sono:
- danni a parti sane dell'ipofisi
- fuoriuscita del fluido che circonda e protegge il cervello
- meningite, raramente
Terapia medica
La terapia medica precede o accompagna l'intervento chirurgico. Se non è stato possibile effettuare l'intervento (per età avanzata, elevato rischio operatorio, presenza di altre malattie importanti) o se i livelli di ormone della crescita sono ancora più alti del normale dopo l'intervento chirurgico, è possibile che vengano prescritti farmaci.
Le terapie farmacologiche includono:
- analoghi della somatostatina a lunga durata d’azione (octreotide e lanreotide), somministrati per iniezione intramuscolare mensile (è in via di sperimentazione anche un farmaco da prendere per bocca). Si tratta della terapia farmacologica più utilizzata nelle persone che non hanno trovato soluzione nella chirurgia: questi farmaci controllano la quantità di ormone GH e riducono le complicazioni della malattia. Inoltre, sono farmaci che hanno effetti collaterali ridotti, quali dolori addominali e diarrea dopo la somministrazione, calcoli della via biliare
- antagonista recettoriale del GH (pegvisomant), somministrato quotidianamente tramite iniezione. Viene utilizzato per le persone intolleranti o resistenti agli analoghi della somatostatina o in associazione a essi per raggiungere un controllo ottimale della malattia. Blocca gli effetti dell'ormone della crescita e può ridurre significativamente i disturbi
- dopamino agonisti (cabergolina e bromocriptina), raramente utilizzati come unica terapia ma spesso usati in associazione agli analoghi della somatostatina, in particolare negli adenomi misti
Radioterapia
Se non è possibile affrontare un intervento chirurgico, oppure se l'intervento non ha rimosso l'intero adenoma o la terapia farmacologica non ha avuto effetto, è possibile ricorrere alla radioterapia.
Per trattare l'acromegalia sono impiegati due tipi principali di radioterapia:
- radioterapia convenzionale, è attualmente poco utilizzata per via dei numerosi effetti collaterali a essa associati dovuti alla scarsa precisione nel raggiungere il bersaglio. Può danneggiare la ghiandola pituitaria circostante e il tessuto cerebrale e viene, quindi, somministrata in piccole dosi nell'arco di 4-6 settimane per dare ai tessuti il tempo di guarire tra un'applicazione e l'altra
- radioterapia stereotassica, è eseguita solo in centri altamente specialistici con percentuali di successo terapeutico fino al 50% e ridotto rischio di perdita della funzione dell'ipofisi. Questa terapia consiste in un fascio di radiazioni ad alte dosi che viene applicato in modo molto preciso sull'adenoma
La radioterapia può ridurre i livelli di ormone della crescita ma potrebbe non avere un effetto evidente per diversi anni e, quindi, nel frattempo, potrebbe essere necessario assumere farmaci. In generale, la radioterapia può causare una serie di effetti indesiderati e determinare un graduale calo dei livelli di altri ormoni prodotti dall'ipofisi, rendendo necessario il ricorso a una terapia ormonale sostitutiva per il resto della vita.
Bibliografia
Orphanet. Acromegalia
NHS. Acromegaly (Inglese)
Giustina A, et al Multidisciplinary management of acromegaly: A consensus. Reviews in Endocrine & Metabolic Disorders. 2020 Dec;21(4):667-678
Gadelha MR, Kasuki L, Korbonits M. The genetic background of acromegaly. Pituitary. 2017 Feb;20(1):10-21
Link approfondimento
ANIPI - Associazione Nazionale Italiana Patologie Ipofisarie
National Institutes of Health (NIH). Genetic and Rare Diseases Information Center (GARD). Acromegaly (Inglese)
Prossimo aggiornamento: 02 Novembre 2024




























